Hva er den normale EKG-varianten? Dekoding av hjertets kardiogram. Hvordan registreres et elektrokardiogram?
Elektrokardiografi er en metode for å måle potensielle forskjeller som oppstår under påvirkning av elektriske impulser fra hjertet. Resultatet av studien presenteres i form av et elektrokardiogram (EKG), som gjenspeiler fasene i hjertesyklusen og dynamikken i hjertet.
Under hjerteslag genererer sinusknuten, som ligger nær høyre atrium, elektriske impulser som beveger seg langs nervebaner, og trekker sammen myokardiet (hjertemuskelen) i atriene og ventriklene i en viss sekvens.
Etter at myokardiet trekker seg sammen, fortsetter impulsene å bevege seg gjennom kroppen som en elektrisk ladning, noe som resulterer i en potensiell forskjell - en målbar verdi som kan bestemmes ved hjelp av elektrokardiografelektrodene.
Funksjoner av prosedyren
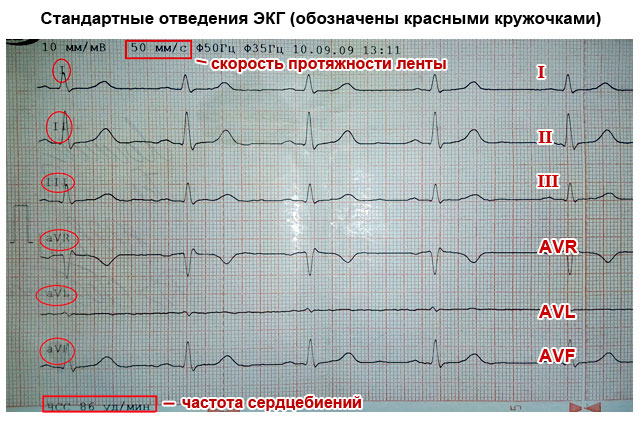
I prosessen med å ta opp et elektrokardiogram brukes ledninger - elektroder plasseres i henhold til et spesielt skjema. For å fullt ut vise det elektriske potensialet i alle deler av hjertet (fremre, bakre og laterale vegger, interventrikulære septa), brukes 12 ledninger (tre standard, tre forsterkede og seks bryst), der elektrodene er plassert på armer, ben og visse områder av brystet.
Under prosedyren registrerer elektroder styrken og retningen til elektriske impulser, og opptaksenheten registrerer de resulterende elektromagnetiske oscillasjonene i form av tenner og en rett linje på spesialpapir for registrering av EKG ved en viss hastighet (50, 25 eller 100 mm pr. sekund).
Papirregistreringstape bruker to akser. Den horisontale X-aksen viser tid og er angitt i millimeter. Ved å bruke en tidsperiode på millimeterpapir kan du spore varigheten av prosessene med avslapning (diastole) og sammentrekning (systole) av alle deler av myokardiet.
Den vertikale Y-aksen er en indikator på styrken til impulsene og er angitt i millivolt - mV (1 liten boks = 0,1 mV). Ved å måle forskjellen i elektriske potensialer bestemmes patologier i hjertemuskelen.
EKG viser også avledninger, som hver vekselvis registrerer hjertets arbeid: standard I, II, III, thorax V1-V6 og forbedret standard aVR, aVL, aVF.
EKG-indikatorer

Hovedindikatorene for elektrokardiogrammet som karakteriserer arbeidet til myokardiet er bølger, segmenter og intervaller.
Serrationer er alle skarpe og avrundede ujevnheter skrevet langs den vertikale Y-aksen, som kan være positive (oppover), negative (nedover) eller bifasiske. Det er fem hovedbølger som nødvendigvis er tilstede på EKG-grafen:
- P - registrert etter forekomsten av en impuls i sinusknuten og sekvensiell sammentrekning av høyre og venstre atria;
- Q – registrert når en impuls oppstår fra interventrikkelskilleveggen;
- R, S – karakteriserer ventrikulære sammentrekninger;
- T - indikerer prosessen med avslapning av ventriklene.
Segmenter er områder med rette linjer, som indikerer tidspunktet for spenning eller avslapning av ventriklene. Det er to hovedsegmenter i elektrokardiogrammet:
- PQ – varigheten av ventrikulær eksitasjon;
- ST – avslapningstid.
Et intervall er en del av et elektrokardiogram som består av en bølge og et segment. Når man studerer PQ, ST, QT-intervallene, tas det hensyn til tidspunktet for forplantning av eksitasjon i hvert atrium, i venstre og høyre ventrikkel.
EKG-norm hos voksne (tabell)
Ved hjelp av en tabell med normer kan du utføre en sekvensiell analyse av høyden, intensiteten, formen og lengden på tennene, intervaller og segmenter for å identifisere mulige avvik. På grunn av det faktum at den forbigående impulsen sprer seg ujevnt gjennom myokardiet (på grunn av den forskjellige tykkelsen og størrelsen på hjertekamrene), identifiseres de viktigste normale parametrene for hvert element i kardiogrammet.
| Indikatorer | Norm |
|---|---|
| Utstikker | |
| P | Alltid positiv i avledninger I, II, aVF, negativ i aVR og bifasisk i V1. Bredde - opptil 0,12 sek, høyde - opptil 0,25 mV (opptil 2,5 mm), men i bly II skal bølgevarigheten ikke være mer enn 0,1 sek. |
| Q | Q er alltid negativ og er normalt fraværende i avledninger III, aVF, V1 og V2. Varighet opptil 0,03 sek. Høyde Q: i avledninger I og II ikke mer enn 15 % av P-bølgen, i III ikke mer enn 25 % |
| R | Høyde fra 1 til 24 mm |
| S | Negativ. Dypest i bly V1, avtar gradvis fra V2 til V5, kan være fraværende i V6 |
| T | Alltid positiv i avledninger I, II, aVL, aVF, V3-V6. Alltid negativ i aVR |
| U | Noen ganger blir det registrert på kardiogrammet 0,04 sekunder etter T. Fraværet av U er ikke en patologi |
| Intervall | |
| PQ | 0,12-0,20 sek |
| Kompleks | |
| QRS | 0,06 - 0,008 sek |
| Segmentet | |
| ST | I ledningene V1, V2, V3 skifter den 2 mm oppover |
Basert på informasjonen som er oppnådd fra dechiffrering av EKG, kan konklusjoner trekkes om egenskapene til hjertemuskelen:
- normal funksjon av sinusknuten;
- funksjon av ledningssystemet;
- frekvens og rytme av hjertesammentrekninger;
- tilstanden til myokardiet - blodsirkulasjon, tykkelse i forskjellige områder.
EKG-tolkningsalgoritme

Det er et opplegg for å dechiffrere et EKG med en sekvensiell studie av hovedaspektene ved hjertefunksjon:
- Sinus rytme;
- rytmeregularitet;
- ledningsevne;
- analyse av tenner og intervaller.
Sinusrytme er en jevn hjerterytme forårsaket av utseendet av en impuls i AV-knuten med gradvis sammentrekning av myokard. Tilstedeværelsen av sinusrytme bestemmes ved å dechiffrere EKG ved å bruke P-bølgeindikatorer.
Også i hjertet er det ekstra eksitasjonskilder som regulerer hjerteslag når AV-knuten er forstyrret. Ikke-sinusrytmer vises på EKG som følger:
- Atrierytme - P-bølger er under grunnlinjen;
- AV-rytme – P er fraværende på elektrokardiogrammet eller kommer etter QRS-komplekset;
- Ventrikulær rytme - i EKG er det ikke noe mønster mellom P-bølgen og QRS-komplekset, mens hjertefrekvensen ikke når 40 slag per minutt.
Når forekomsten av en elektrisk impuls reguleres av ikke-sinusrytmer, diagnostiseres følgende patologier:
- Ekstrasystole er for tidlig sammentrekning av ventriklene eller atriene. Hvis en ekstraordinær P-bølge vises på EKG, samt når polariteten er deformert eller endret, diagnostiseres atriell ekstrasystol. Med nodal ekstrasystole er P rettet nedover, fraværende eller plassert mellom QRS og T.
- Paroksysmal takykardi (140-250 slag per minutt) på EKG kan presenteres i form av et overlegg av P-bølgen på T-bølgen, stående bak QRS-komplekset i standardledninger II og III, samt i form av en utvidet QRS.
- Flutter (200-400 slag per minutt) av ventriklene er preget av høye bølger med vanskelig å skille elementer, og med atrieflutter skilles bare QRS-komplekset, og sagtannbølger er tilstede i stedet for P-bølgen.
- Flimmer (350-700 slag per minutt) på EKG uttrykkes i form av inhomogene bølger.
Puls
Tolkningen av hjertets EKG må inneholde hjertefrekvensindikatorer og tas opp på bånd. For å bestemme indikatoren kan du bruke spesielle formler avhengig av opptakshastigheten:
- med en hastighet på 50 millimeter per sekund: 600/ (antall store firkanter i R-R-intervallet);
- med en hastighet på 25 mm per sekund: 300/ (antall store firkanter mellom R-R),
Den numeriske indikatoren for hjerteslag kan også bestemmes av de små cellene i R-R-intervallet, hvis EKG-båndet ble tatt opp med en hastighet på 50 mm/s:
- 3000/antall små celler.
Normal hjertefrekvens for en voksen er mellom 60 og 80 slag per minutt.
Regularitet i rytmen
Normalt er R-R-intervallene de samme, men en økning eller reduksjon på ikke mer enn 10 % fra gjennomsnittsverdien er tillatt. Endringer i regelmessigheten av rytmen og økt/redusert hjertefrekvens kan oppstå som følge av forstyrrelser i automatikk, eksitabilitet, konduktivitet og kontraktilitet i myokardiet.
Når den automatiske funksjonen er svekket, observeres følgende intervallindikatorer i hjertemuskelen:
- takykardi - hjertefrekvensen er i området 85-140 slag per minutt, en kort periode med avslapning (TP-intervall) og et kort RR-intervall;
- bradykardi - hjertefrekvensen synker til 40-60 slag per minutt, og avstandene mellom RR og TP øker;
- arytmi – forskjellige avstander spores mellom de viktigste hjerteslagintervallene.
Konduktivitet
For raskt å overføre en impuls fra kilden til eksitasjon til alle deler av hjertet, er det et spesielt ledningssystem (SA- og AV-noder, samt His-bunten), hvis brudd kalles blokade.
Det er tre hovedtyper av blokader - sinus, intraatrial og atrioventrikulær.
Ved sinusblokk viser EKG et brudd på impulsoverføring til atriene i form av periodisk tap av PQRST-sykluser, mens avstanden mellom R-R øker betydelig.
Intraatriell blokkering uttrykkes som en lang P-bølge (mer enn 0,11 s).
Atrioventrikulær blokkering er delt inn i flere grader:
- I grad – forlengelse av P-Q-intervallet med mer enn 0,20 s;
- II grad - periodisk tap av QRST med en ujevn endring i tid mellom komplekser;
- III grad - ventriklene og atriene trekker seg sammen uavhengig av hverandre, som et resultat av at det ikke er noen forbindelse mellom P og QRST i kardiogrammet.
Elektrisk akse
EOS viser sekvensen av impulsoverføring gjennom myokard og kan normalt være horisontal, vertikal og mellomliggende. Ved EKG-tolkning bestemmes hjertets elektriske akse av plasseringen av QRS-komplekset i to ledninger - aVL og aVF.
I noen tilfeller oppstår akseavvik, som i seg selv ikke er en sykdom og oppstår på grunn av en utvidelse av venstre ventrikkel, men kan samtidig indikere utviklingen av patologier i hjertemuskelen. Som regel avviker EOS til venstre på grunn av:
- iskemisk syndrom;
- patologi til ventilapparatet til venstre ventrikkel;
- arteriell hypertensjon.
En vipping av aksen til høyre observeres med utvidelse av høyre ventrikkel med utvikling av følgende sykdommer:
- pulmonal stenose;
- bronkitt;
- astma;
- patologi av trikuspidalklaffen;
- medfødt defekt.
Avvik
Brudd på varigheten av intervaller og bølgehøyder er også tegn på endringer i hjertets funksjon, på grunnlag av hvilke en rekke medfødte og ervervede patologier kan diagnostiseres.
| EKG-indikatorer | Mulige patologier |
|---|---|
| P bølge | |
| Spiss, større enn 2,5 mV | Medfødt defekt, koronarsykdom, kongestiv hjertesvikt |
| Negativ i bly I | Septumdefekter, lungestenose |
| Dyp negativ i V1 | Hjertesvikt, hjerteinfarkt, mitral, aortaklaffsykdom |
| P-Q intervall | |
| Mindre enn 0,12 s | Hypertensjon, vasokonstriksjon |
| Mer enn 0,2 s | Atrioventrikulær blokkering, perikarditt, infarkt |
| QRST-bølger | |
| I avledning I og aVL er det en lav R og dyp S, samt en liten Q i forspranget. II, III, aVF | Høyre ventrikkel hypertrofi, lateralt hjerteinfarkt, vertikal posisjon av hjertet |
| Sen R i hull. V1-V2, dyp S i hull. I, V5-V6, negativ T | Iskemisk sykdom, Lenegra sykdom |
| Bredt tagget R i hull. I, V5-V6, dyp S i hull. V1-V2, fravær av Q i hull. I, V5-V6 | Venstre ventrikkel hypertrofi, hjerteinfarkt |
| Spenning under normal | Perikarditt, proteinmetabolismeforstyrrelse, hypotyreose |
Fra denne artikkelen vil du lære om en slik diagnostisk metode som et EKG av hjertet - hva det er og hva det viser. Hvordan et elektrokardiogram registreres, og hvem kan mest nøyaktig tyde det. Du vil også lære hvordan du selvstendig bestemmer tegn på et normalt EKG og store hjertesykdommer som kan diagnostiseres ved hjelp av denne metoden.
Artikkelpubliseringsdato: 03/02/2017
Artikkel oppdatert dato: 29.05.2019
Hva er et EKG (elektrokardiogram)? Dette er en av de enkleste, mest tilgjengelige og informative metodene for å diagnostisere hjertesykdom. Den er basert på å registrere elektriske impulser som oppstår i hjertet og grafisk registrere dem i form av tenner på en spesiell papirfilm.
Basert på disse dataene kan man bedømme ikke bare hjertets elektriske aktivitet, men også strukturen til myokardiet. Dette betyr at et EKG kan diagnostisere mange forskjellige hjertesykdommer. Derfor er uavhengig tolkning av EKG av en person som ikke har spesiell medisinsk kunnskap umulig.
Alt som en vanlig person kan gjøre er bare å vurdere de individuelle parametrene til elektrokardiogrammet grovt, om de samsvarer med normen og hvilken patologi de kan indikere. Men endelige konklusjoner basert på EKG-konklusjonen kan bare gjøres av en kvalifisert spesialist - en kardiolog, samt en terapeut eller familielege.
Prinsippet for metoden
Den kontraktile aktiviteten og funksjonen til hjertet er mulig på grunn av det faktum at spontane elektriske impulser (utladninger) regelmessig oppstår i det. Normalt er kilden deres plassert i den øverste delen av organet (i sinusknuten, som ligger nær høyre atrium). Hensikten med hver impuls er å reise langs nervebanene gjennom alle deler av myokardiet, noe som får dem til å trekke seg sammen. Når en impuls oppstår og passerer gjennom myokardiet i atriene og deretter ventriklene, oppstår deres vekslende sammentrekning - systole. I perioden når det ikke er impulser, slapper hjertet av - diastole.
EKG-diagnostikk (elektrokardiografi) er basert på registrering av elektriske impulser som oppstår i hjertet. For dette formål brukes en spesiell enhet - en elektrokardiograf. Prinsippet for operasjonen er å fange på overflaten av kroppen forskjellen i bioelektriske potensialer (utladninger) som oppstår i forskjellige deler av hjertet i øyeblikket av sammentrekning (i systole) og avslapning (i diastole). Alle disse prosessene er registrert på spesielt varmefølsomt papir i form av en graf bestående av spisse eller halvkuleformede tenner og horisontale linjer i form av mellomrom mellom dem.

Hva annet er viktig å vite om elektrokardiografi
Elektriske utladninger av hjertet passerer ikke bare gjennom dette organet. Siden kroppen har god elektrisk ledningsevne, er styrken til de spennende hjerteimpulsene tilstrekkelig til å passere gjennom alle kroppens vev. De sprer seg best til brystet i området, samt til øvre og nedre ekstremiteter. Denne funksjonen er grunnlaget for EKG og forklarer hva det er.
For å registrere den elektriske aktiviteten til hjertet, er det nødvendig å fikse en elektrokardiografelektrode på armer og ben, så vel som på den anterolaterale overflaten av venstre halvdel av brystet. Dette lar deg fange opp alle retninger av elektriske impulser som forplanter seg gjennom hele kroppen. Utslippsbanene mellom områdene med sammentrekning og avslapning av myokardiet kalles hjerteledninger og er angitt på kardiogrammet som følger:
- Standard ledninger:
- Jeg først;
- II - andre;
- Ш – tredje;
- AVL (analog av den første);
- AVF (analog av den tredje);
- AVR (speiler alle avledninger).
Betydningen av ledningene er at hver av dem registrerer passasjen av en elektrisk impuls gjennom et bestemt område av hjertet. Takket være dette kan du få informasjon om:
- Hvordan hjertet er plassert i brystet (hjertets elektriske akse, som sammenfaller med den anatomiske aksen).
- Hva er strukturen, tykkelsen og arten av blodsirkulasjonen til myokardiet i atriene og ventriklene.
- Hvor regelmessig oppstår impulser i sinusknuten og er det noen avbrudd?
- Blir alle impulser utført langs banene til det ledende systemet, og er det noen hindringer i deres vei?
Hva består et elektrokardiogram av?
Hvis hjertet hadde samme struktur på alle avdelingene, ville nerveimpulser passere gjennom dem på samme tid. Som et resultat, på EKG, vil hver elektrisk utladning tilsvare bare én tann, noe som gjenspeiler sammentrekningen. Perioden mellom sammentrekninger (impulser) på EGC ser ut som en jevn horisontal linje, som kalles en isoline.
Menneskets hjerte består av høyre og venstre halvdel, der den øvre delen er atriene, og den nedre delen er ventriklene. Siden de har forskjellige størrelser, tykkelser og er adskilt av skillevegger, går den spennende impulsen gjennom dem med forskjellige hastigheter. Derfor registreres forskjellige bølger som tilsvarer en bestemt del av hjertet på EKG.

Hva betyr tennene?
Sekvensen for forplantning av systolisk eksitasjon av hjertet er som følger:
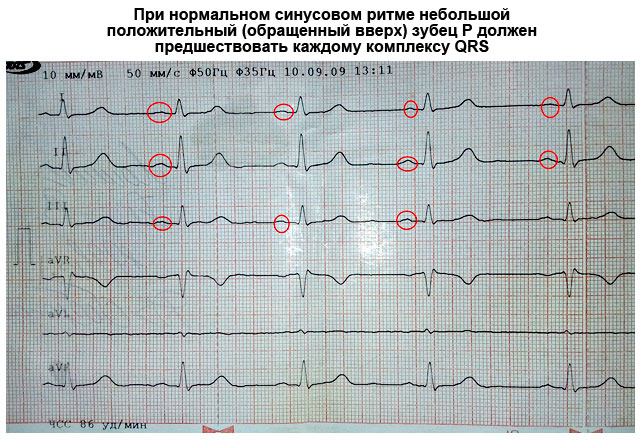
- Opprinnelsen til elektriske pulsutladninger skjer i sinusknuten. Siden den ligger nært høyre atrium, er det denne delen som trekker seg sammen først. Med en liten forsinkelse, nesten samtidig, trekker venstre atrium seg sammen. På EKG reflekteres et slikt øyeblikk av P-bølgen, og det er derfor det kalles atrie. Den vender opp.
- Fra atriene går utfloden til ventriklene gjennom den atrioventrikulære (atrioventrikulære) noden (en samling av modifiserte myokardnerveceller). De har god elektrisk ledningsevne, så forsinkelser i noden oppstår normalt ikke. Dette vises på EKG som P-Q intervall - en horisontal linje mellom de tilsvarende tennene.
- Eksitering av ventriklene. Denne delen av hjertet har det tykkeste myokardiet, så den elektriske bølgen går gjennom dem lenger enn gjennom atriene. Som et resultat vises den høyeste bølgen på EKG - R (ventrikulær), vendt oppover. Den kan innledes med en liten Q-bølge, hvis toppunkt vender i motsatt retning.
- Etter fullføring av ventrikulær systole begynner myokardiet å slappe av og gjenopprette energipotensialer. På EKG ser det ut som en S-bølge (vendt nedover) - en fullstendig mangel på eksitabilitet. Etter den kommer en liten T-bølge, vendt oppover, foran en kort horisontal linje - S-T-segmentet. De indikerer at myokardiet har kommet seg helt og er klar til å gjøre en ny sammentrekning.

Siden hver elektrode festet til lemmer og bryst (ledning) tilsvarer en bestemt del av hjertet, ser de samme tennene annerledes ut i forskjellige ledninger - de er mer uttalt i noen, og mindre i andre.
Hvordan tyde et kardiogram
Sekvensiell EKG-tolkning hos både voksne og barn innebærer å måle størrelsen, lengden på bølgene og intervallene, vurdere deres form og retning. Handlingene dine med dekryptering bør være som følger:
- Brett ut papiret med det registrerte EKG. Den kan enten være smal (ca. 10 cm) eller bred (ca. 20 cm). Du vil se flere taggete linjer som løper horisontalt, parallelt med hverandre. Etter et kort intervall der det ikke er tenner, etter at opptaket er avbrutt (1–2 cm), begynner linjen med flere komplekser av tenner igjen. Hver slik graf viser en avledning, så den innledes med en betegnelse på hvilken avledning det er (for eksempel I, II, III, AVL, V1, etc.).
- I en av standardledningene (I, II eller III) der R-bølgen er den høyeste (vanligvis den andre), måler du avstanden mellom tre påfølgende R-bølger (R-R-R-intervall) og bestemmer gjennomsnittsverdien (del antall millimeter pr. 2). Dette er nødvendig for å beregne hjertefrekvensen per minutt. Husk at disse og andre målinger kan gjøres med en millimeterlinjal eller ved å beregne avstanden ved hjelp av et EKG-bånd. Hver stor celle på papiret tilsvarer 5 mm, og hver prikk eller liten celle inni den tilsvarer 1 mm.
- Vurder mellomrommene mellom R-bølgene: er de like eller forskjellige? Dette er nødvendig for å bestemme regelmessigheten til hjerterytmen.
- Evaluer og mål sekvensielt hver bølge og intervall på EKG. Bestem deres samsvar med normale indikatorer (tabell nedenfor).

Viktig å huske! Vær alltid oppmerksom på båndets hastighet - 25 eller 50 mm per sekund. Dette er grunnleggende viktig for å beregne hjertefrekvens (HR). Moderne enheter indikerer hjertefrekvens på et bånd, og det er ikke nødvendig å telle.
Hvordan telle pulsen din
Det er flere måter å telle antall hjerteslag per minutt på:
- Vanligvis registreres EKG med en hastighet på 50 mm/sek. I dette tilfellet kan du beregne pulsen din (puls) ved å bruke følgende formler:
Hjertefrekvens=60/((R-R (i mm)*0,02))
Når du tar opp et EKG med en hastighet på 25 mm/sek:
Hjertefrekvens=60/((R-R (i mm)*0,04)
- Du kan også beregne hjertefrekvensen på et kardiogram ved å bruke følgende formler:
- Ved opptak ved 50 mm/sek: HR = 600/gjennomsnittlig antall store celler mellom R-bølger.
- Ved opptak ved 25 mm/sek: HR = 300/gjennomsnitt av antall store celler mellom R-bølgene.

Hvordan ser et EKG ut normalt og med patologi?
Hvordan et normalt EKG og bølgekomplekser skal se ut, hvilke avvik som forekommer oftest og hva de indikerer er beskrevet i tabellen.
Viktig å huske!
- En liten celle (1 mm) på EKG-filmen tilsvarer 0,02 sekunder ved opptak med 50 mm/sek og 0,04 sekunder ved opptak med 25 mm/sek (for eksempel 5 celler - 5 mm - en stor celle tilsvarer 1 sekund) .
- AVR-ledningen brukes ikke til evaluering. Normalt er det et speilbilde av standard ledninger.
- Den første avledningen (I) dupliserer AVL, og den tredje (III) dupliserer AVF, slik at de ser nesten identiske ut på EKG.

| EKG-parametere | Normale indikatorer | Hvordan tyde avvik fra normen på et kardiogram, og hva de indikerer |
|---|---|---|
| Avstand R–R–R | Alle mellomrom mellom R-bølger er like | Ulike intervaller kan indikere atrieflimmer, hjerteblokk |
| Puls | I området fra 60 til 90 slag/min | Takykardi - når hjertefrekvensen er over 90/min Bradykardi – mindre enn 60/min |
| P-bølge (atriekontraksjon) | Vender oppover som en bue, omtrent 2 mm høy, går foran hver R-bølge. Kan være fraværende i III, V1 og AVL | Høy (mer enn 3 mm), bred (mer enn 5 mm), i form av to halvdeler (dobbelt pukkel) - fortykkelse av atrial myokard |
| Generelt fraværende i avledninger I, II, FVF, V2 – V6 – rytmen kommer ikke fra sinusknuten | ||
| Flere små sagtannformede tenner mellom R-bølgene – atrieflimmer | ||
| P–Q-intervall | Horisontal linje mellom P- og Q-bølger 0,1–0,2 sekunder | Hvis den er forlenget (mer enn 1 cm ved opptak av 50 mm/sek.) – hjerter |
| Forkorting (mindre enn 3 mm) – | ||
| QRS-kompleks | Varigheten er omtrent 0,1 sek (5 mm), etter hvert kompleks er det en T-bølge og det er et horisontalt linjegap | Utvidelse av ventrikkelkomplekset indikerer hypertrofi av ventrikkelmyokardiet, grenblokk |
| Hvis det ikke er hull mellom høye komplekser som vender oppover (de går kontinuerlig), indikerer dette enten ventrikkelflimmer | ||
| Ser ut som et "flagg" - hjerteinfarkt | ||
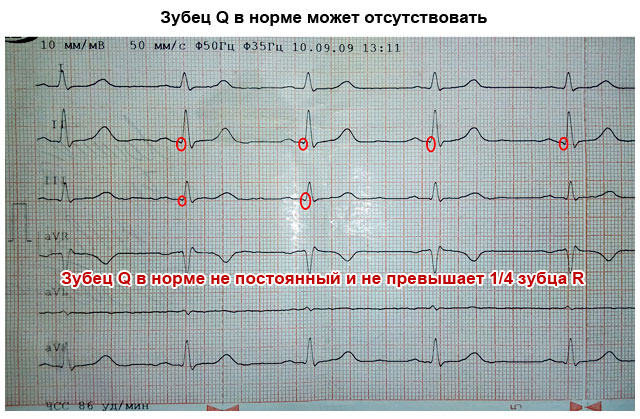
| Q-bølge | Nedovervendt, mindre enn ¼ R dyp, kan være fraværende | En dyp og bred Q-bølge i standard eller prekordiale avledninger indikerer akutt eller tidligere hjerteinfarkt |
| R-bølge | Den høyeste, vendt oppover (ca. 10–15 mm), spiss, tilstede i alle ledninger | Den kan ha ulik høyde i forskjellige ledninger, men hvis den er mer enn 15–20 mm i ledninger I, AVL, V5, V6 kan dette tyde på. En tagget R på toppen i form av bokstaven M indikerer en grenblokk. |
| S-bølge | Tilgjengelig i alle ledninger, vendt ned, spisse, kan ha forskjellige dybder: 2–5 mm i standard ledninger | Normalt kan dybden i brystledningene være like mange millimeter som høyden R, men bør ikke overstige 20 mm, og i ledningene V2–V4 er dybden på S den samme som høyden på R. Dyp eller taggete S i III , AVF, V1, V2 – venstre ventrikkel hypertrofi. |
| Segment S–T | Tilsvarer den horisontale linjen mellom S- og T-bølgene | Avvik i den elektrokardiografiske linjen opp eller ned fra horisontalplanet med mer enn 2 mm indikerer koronarsykdom, angina pectoris eller hjerteinfarkt |
| T-bølge | Vender oppover i form av en bue med en høyde på mindre enn ½ R, i V1 kan den ha samme høyde, men bør ikke være høyere | En høy, spiss, dobbeltpuklet T i standard- og brystledninger indikerer koronarsykdom og hjerteoverbelastning |
| T-bølgen som smelter sammen med S–T-intervallet og R-bølgen i form av et bueformet "flagg" indikerer en akutt periode med infarkt |


Noe annet viktig
EKG-karakteristikkene beskrevet i tabellen under normale og patologiske forhold er kun en forenklet versjon av dekodingen. En fullstendig vurdering av resultatene og den riktige konklusjonen kan bare gjøres av en spesialist (kardiolog) som kjenner det utvidede opplegget og alle forviklingene ved metoden. Dette gjelder spesielt når du trenger å tyde et EKG hos barn. De generelle prinsippene og elementene i kardiogrammet er de samme som for voksne. Men det er forskjellige standarder for barn i forskjellige aldre. Derfor er det kun barnekardiologer som kan foreta en faglig vurdering i kontroversielle og tvilsomme saker.
EKG (elektrokardiografi, eller ganske enkelt, kardiogram) er hovedmetoden for å studere hjerteaktivitet. Metoden er så enkel, praktisk og samtidig informativ at den brukes overalt. I tillegg er EKG helt trygt, og det er ingen kontraindikasjoner for det.
Derfor brukes det ikke bare for å diagnostisere hjerte- og karsykdommer, men også som et forebyggende tiltak under rutinemessige medisinske undersøkelser og før idrettskonkurranser. I tillegg registreres EKG for å bestemme egnethet for visse yrker knyttet til tung fysisk aktivitet.
Hjertet vårt trekker seg sammen under påvirkning av impulser som passerer gjennom hjertets ledningssystem. Hver puls representerer en elektrisk strøm. Denne strømmen kommer fra det punktet hvor impulsen genereres i sinusknuten, og går deretter til atriene og ventriklene. Under påvirkning av impulsen oppstår sammentrekning (systole) og avslapning (diastole) av atriene og ventriklene.
Dessuten forekommer systole og diastole i streng rekkefølge - først i atriene (i høyre atrium litt tidligere), og deretter i ventriklene. Dette er den eneste måten å sikre normal hemodynamikk (blodsirkulasjon) med full blodtilførsel til organer og vev.
Elektriske strømmer i hjertets ledningssystem skaper et elektrisk og magnetisk felt rundt seg selv. En av egenskapene til dette feltet er elektrisk potensial. Ved unormale sammentrekninger og utilstrekkelig hemodynamikk vil størrelsen på potensialene avvike fra potensialene som er karakteristiske for hjertesammentrekninger i et sunt hjerte. I alle fall, både normalt og i patologi, er de elektriske potensialene ubetydelig små.
Men vev har elektrisk ledningsevne, og derfor sprer det elektriske feltet til et bankende hjerte seg gjennom hele kroppen, og potensialer kan registreres på overflaten av kroppen. Alt som trengs for dette er et svært følsomt apparat utstyrt med sensorer eller elektroder. Hvis det ved hjelp av denne enheten, kalt en elektrokardiograf, registreres elektriske potensialer som tilsvarer impulsene til ledningssystemet, kan man bedømme hjertets funksjon og diagnostisere funksjonsforstyrrelser.
Denne ideen dannet grunnlaget for det tilsvarende konseptet utviklet av den nederlandske fysiologen Einthoven. På slutten av 1800-tallet. denne forskeren formulerte de grunnleggende prinsippene for EKG og laget den første kardiografen. I en forenklet form består en elektrokardiograf av elektroder, et galvanometer, et forsterkningssystem, ledningsbrytere og en opptaksenhet. Elektriske potensialer registreres av elektroder som er plassert på ulike deler av kroppen. Ledningen velges ved hjelp av enhetsbryteren.
Siden de elektriske potensialene er ubetydelig små, blir de først forsterket og deretter påført galvanometeret, og derfra i sin tur til opptaksenheten. Denne enheten er en blekkopptaker og en papirtape. Allerede på begynnelsen av 1900-tallet. Einthoven var den første som brukte EKG til diagnostiske formål, noe han ble tildelt Nobelprisen for.
EKG-trekanten til Einthoven
Ifølge Einthovens teori er det menneskelige hjertet, plassert i brystet med en forskyvning til venstre, i sentrum av en slags trekant. Toppene til denne trekanten, som kalles Einthoven-trekanten, er dannet av tre lemmer - høyre arm, venstre arm og venstre ben. Einthoven foreslo å registrere potensialforskjellen mellom elektrodene plassert på lemmene.
Potensialforskjellen bestemmes i tre avledninger, som kalles standardledninger og er betegnet med romertall. Disse ledningene er sidene av Einthovens trekant. I tillegg, avhengig av avledningen som EKG er registrert i, kan den samme elektroden være aktiv, positiv (+) eller negativ (-):
- Venstre hånd (+) – høyre hånd (-)
- Høyre hånd (-) – venstre ben (+)
- Venstre arm (-) – venstre ben (+)
Ris. 1. Einthovens trekant.
Litt senere ble det foreslått å registrere forbedrede unipolare ledninger fra lemmene - toppen av Eythovens trekant. Disse forbedrede ledningene er betegnet med de engelske forkortelsene aV (augmented voltage).
aVL (venstre) – venstre hånd;
aVR (høyre) – høyre hånd;
aVF (fot) – venstre ben.
I forbedrede unipolare ledninger bestemmes potensialforskjellen mellom lemmen som den aktive elektroden er påført og gjennomsnittspotensialet til de to andre lemmene.
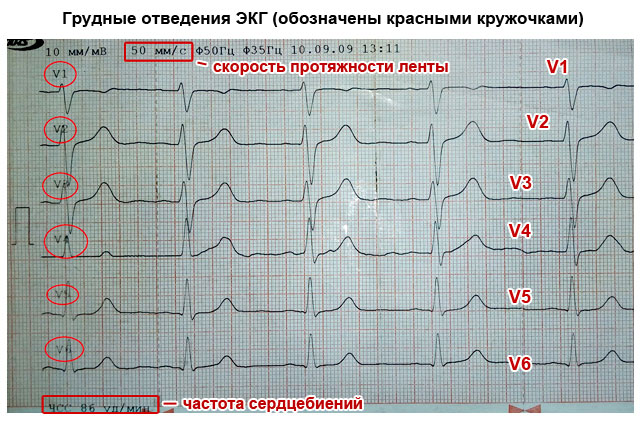
På midten av 1900-tallet. EKG ble supplert av Wilson, som i tillegg til standard og unipolare ledninger foreslo å registrere den elektriske aktiviteten til hjertet fra unipolare brystledninger. Disse ledningene er betegnet med bokstaven V. For EKG-studier brukes seks unipolare ledninger, plassert på den fremre overflaten av brystet.
Siden hjertepatologi vanligvis påvirker venstre ventrikkel i hjertet, er de fleste brystavledninger V plassert i venstre halvdel av brystet.

Ris. 2.
V 1 – fjerde interkostalrom ved høyre kant av brystbenet;
V 2 – fjerde interkostalrom ved venstre kant av brystbenet;
V 3 - midten mellom V 1 og V 2;
V 4 - femte interkostalrom langs midtklavikulærlinjen;
V 5 - horisontalt langs den fremre aksillære linjen på nivå med V 4;
V 6 - horisontalt langs den midtaksillære linjen på nivå med V 4.
Disse 12 ledningene (3 standard + 3 unipolare fra lemmene + 6 bryst) er obligatoriske. De registreres og vurderes i alle tilfeller av EKG utført for diagnostiske eller forebyggende formål.
I tillegg er det en rekke ekstra kundeemner. De registreres sjelden og for visse indikasjoner, for eksempel når det er nødvendig å avklare lokaliseringen av hjerteinfarkt, for å diagnostisere hypertrofi av høyre ventrikkel, atria, etc. Ytterligere EKG-avledninger inkluderer brystavledninger:
V 7 - på nivå med V 4 -V 6 langs den bakre aksillære linjen;
V 8 - på nivået V 4 -V 6 langs scapularlinjen;
V 9 – på nivå med V 4 -V 6 langs den paravertebrale (paravertebrale) linjen.
I sjeldne tilfeller, for å diagnostisere endringer i de øvre delene av hjertet, kan brystelektroder plasseres 1-2 mellomrom høyere enn vanlig. I dette tilfellet er de betegnet med V 1, V 2, hvor overskriften angir hvor mange interkostalrom elektroden er plassert over.
Noen ganger, for å diagnostisere endringer i høyre side av hjertet, påføres brystelektroder på høyre halvdel av brystet på punkter som er symmetriske med de med standardmetoden for registrering av brystavledninger i venstre halvdel av brystet. I betegnelsen på slike ledninger brukes bokstaven R, som betyr rett, høyre - B 3 R, B 4 R.
Kardiologer tyr noen ganger til bipolare ledninger, en gang foreslått av den tyske forskeren Neb. Prinsippet for å registrere ledninger i henhold til Sky er omtrent det samme som å registrere standard ledninger I, II, III. Men for å danne en trekant, plasseres elektroder ikke på lemmene, men på brystet.
En elektrode fra høyre hånd er installert i det andre interkostale rommet ved høyre kant av brystbenet, fra venstre hånd - langs den bakre aksillære linjen på nivået av aktuatoren til hjertet, og fra venstre ben - direkte til projeksjonspunktet til aktuatoren til hjertet, tilsvarende V 4. Mellom disse punktene er tre avledninger registrert, som er betegnet med de latinske bokstavene D, A, I:
D (dorsalis) – posterior ledning, tilsvarer standard ledning I, lik V 7;
A (anterior) – fremre ledning, tilsvarer standard ledning II, lik V 5;
I (inferior) – inferior ledning, tilsvarer standard ledning III, lik V 2.
For å diagnostisere posterobasale former for infarkt registreres Slopak-ledninger, betegnet med bokstaven S. Ved registrering av Slopak-ledninger installeres elektroden plassert på venstre arm langs venstre bakre aksillærlinje i nivå med den apikale impulsen, og elektroden fra høyre arm flyttes vekselvis til fire punkter:
S 1 - ved venstre kant av brystbenet;
S 2 - langs midclavicular line;
S 3 – i midten mellom C 2 og C 4;
S 4 – langs den fremre aksillærlinjen.
I sjeldne tilfeller, for EKG-diagnostikk, brukes prekordial kartlegging, når 35 elektroder i 5 rader med 7 hver er plassert på venstre anterolateral overflate av brystet. Noen ganger plasseres elektrodene i det epigastriske området, føres inn i spiserøret i en avstand på 30-50 cm fra fortennene, og til og med settes inn i hjertekamrenes hulrom når de sonderer den gjennom store kar. Men alle disse spesifikke metodene for EKG-registrering utføres bare i spesialiserte sentre som har nødvendig utstyr og kvalifiserte leger.
EKG-teknikk
Som planlagt utføres EKG-opptak i et spesialisert rom utstyrt med en elektrokardiograf. Noen moderne kardiografer bruker en termisk utskriftsmekanisme i stedet for en konvensjonell blekkskriver, som bruker varme til å brenne kardiogramkurven på papiret. Men i dette tilfellet krever kardiogrammet spesielt papir eller termisk papir. For klarhet og bekvemmelighet med å beregne EKG-parametere, bruker kardiografer millimeterpapir.
I de siste modifikasjonene av kardiografer, vises EKG på monitorskjermen, dekryptert ved hjelp av den medfølgende programvaren, og ikke bare skrevet ut på papir, men også lagret på digitale medier (disk, flash-stasjon). Til tross for alle disse forbedringene, har prinsippet for EKG-registreringskardiografen holdt seg praktisk talt uendret siden Einthoven utviklet den.
De fleste moderne elektrokardiografer er flerkanals. I motsetning til tradisjonelle enkanalsenheter, tar de ikke opp én, men flere avledninger samtidig. I 3-kanals enheter registreres først standard I, II, III, deretter forbedrede unipolare ledninger fra lemmene aVL, aVR, aVF og deretter brystledninger - V 1-3 og V 4-6. I 6-kanals elektrokardiografer registreres først standard og unipolare lemavledninger, og deretter alle brystavledninger.
Rommet der opptak gjøres skal fjernes fra kilder til elektromagnetiske felt og røntgenstråling. Derfor bør ikke EKG-rommet plasseres i umiddelbar nærhet til røntgenrommet, rom hvor det utføres fysioterapeutiske prosedyrer, samt elektriske motorer, strømtavler, kabler m.m.
Det er ingen spesiell forberedelse før registrering av EKG. Det er tilrådelig for pasienten å være uthvilt og godt sovet. Tidligere fysisk og psyko-emosjonelt stress kan påvirke resultatene og er derfor uønsket. Noen ganger kan matinntak også påvirke resultatene. Derfor registreres et EKG på tom mage, ikke tidligere enn 2 timer etter et måltid.
Mens du tar opp et EKG, ligger motivet på en flat, hard overflate (på en sofa) i en avslappet tilstand. Plasser for påføring av elektroder må være fri for klær.
Derfor må du kle av deg til midjen, frigjøre leggen og føttene fra klær og sko. Elektroder påføres de indre overflatene av de nedre tredjedelene av bena og føttene (den indre overflaten av håndleddet og ankelleddene). Disse elektrodene har form av plater og er designet for å registrere standard ledninger og unipolare ledninger fra lemmer. De samme elektrodene kan se ut som armbånd eller klesklyper.
I dette tilfellet har hvert lem sin egen elektrode. For å unngå feil og forvirring er elektrodene eller ledningene som de er koblet til enheten gjennom, fargekodet:
- Til høyre hånd - rød;
- Til venstre hånd - gul;
- Til venstre ben - grønn;
- Til høyre ben - svart.
Hvorfor trenger du en svart elektrode? Tross alt er det høyre beinet ikke inkludert i Einthoven-trekanten, og avlesninger er ikke hentet fra det. Den svarte elektroden er for jording. I henhold til grunnleggende sikkerhetskrav skal alt elektrisk utstyr, inkl. og elektrokardiografer må jordes.
For dette formålet er EKG-rom utstyrt med en jordingskrets. Og hvis EKG er registrert i et ikke-spesialisert rom, for eksempel hjemme av ambulansearbeidere, er enheten jordet til en sentralvarmeradiator eller til et vannrør. For dette er det en spesiell ledning med en festeklips i enden.
Elektroder for opptak av brystkabler har form som en sugekopp og er utstyrt med en hvit ledning. Hvis enheten er enkanals, er det bare en sugekopp, og den flyttes til de nødvendige punktene på brystet.
I flerkanalsenheter er det seks av disse sugekoppene, og de er også merket med farge:
V 1 - rød;
V 2 - gul;
V 3 – grønn;
V 4 - brun;
V 5 - svart;
V 6 – lilla eller blå.
Det er viktig at alle elektroder fester seg tett til huden. Selve huden skal være ren, fri for olje, fett og svette. Ellers kan kvaliteten på elektrokardiogrammet forringes. Induktive strømmer, eller rett og slett forstyrrelser, oppstår mellom huden og elektroden. Ganske ofte oppstår spissen hos menn med tykt hår på brystet og lemmer. Derfor må du her være spesielt forsiktig for å sikre at kontakten mellom huden og elektroden ikke brytes. Interferensen forverrer kvaliteten på elektrokardiogrammet kraftig, som viser små tenner i stedet for en rett linje.

Ris. 3. Induserte strømmer.
Derfor anbefales det å avfette området der elektrodene er påført med alkohol og fukte det med en såpeløsning eller ledende gel. For elektroder fra lemmer er også gasservietter dynket i saltvannsløsning egnet. Det bør imidlertid tas i betraktning at saltvannsløsningen tørker raskt og kontakten kan bli brutt.
Før opptak er det nødvendig å sjekke kalibreringen av enheten. For dette formålet har den en spesiell knapp - den såkalte. referanse millivolt. Denne verdien gjenspeiler høyden på tannen ved en potensialforskjell på 1 millivolt (1 mV). I elektrokardiografi er referansemillivoltverdien 1 cm. Dette betyr at med en forskjell i elektriske potensialer på 1 mV er høyden (eller dybden) på EKG-bølgen 1 cm.

Ris. 4. Hvert EKG-opptak må innledes med en kontroll millivolt-test.
Elektrokardiogrammer tas opp med en båndhastighet på 10 til 100 mm/s. Riktignok brukes ekstreme verdier svært sjelden. I utgangspunktet blir kardiogrammet registrert med en hastighet på 25 eller 50 mm/s. Dessuten er den siste verdien, 50 mm/s, standard og brukes oftest. En hastighet på 25 mm/t brukes der det største antallet hjertesammentrekninger må registreres. Tross alt, jo lavere hastighet på båndet, desto større antall hjertesammentrekninger viser den per tidsenhet.
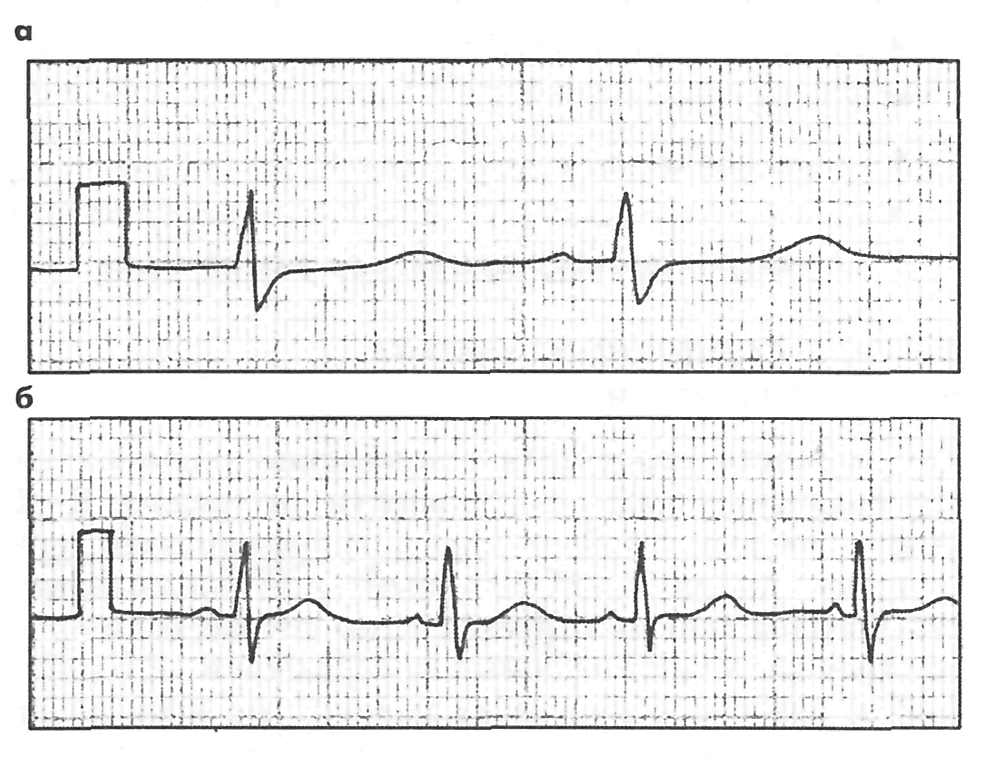
Ris. 5. Det samme EKG registrert med en hastighet på 50 mm/s og 25 mm/s.
Et EKG registreres under stille pust. I dette tilfellet bør personen ikke snakke, nyse, hoste, le eller gjøre brå bevegelser. Ved registrering av standard ledning III kan det være nødvendig med et dypt pust med et kort pusthold. Dette gjøres for å skille funksjonelle endringer, som ofte finnes i denne ledningen, fra patologiske.
Den delen av kardiogrammet med tenner som tilsvarer hjertets systole og diastole kalles hjertesyklusen. Vanligvis registreres 4-5 hjertesykluser i hver avledning. I de fleste tilfeller er dette nok. Ved hjertearytmier eller mistanke om hjerteinfarkt kan det imidlertid være nødvendig å registrere opptil 8-10 sykluser. For å bytte fra en ledning til en annen, bruker sykepleieren en spesiell bryter.
På slutten av opptaket frigjøres emnet fra elektrodene, og båndet er signert - deres fulle navn er angitt helt i begynnelsen. og alder. Noen ganger, for å detaljere patologien eller bestemme fysisk utholdenhet, utføres et EKG mot bakgrunnen av medisinering eller fysisk aktivitet. Legemiddeltester utføres med forskjellige stoffer - atropin, klokkespill, kaliumklorid, betablokkere. Fysisk aktivitet utføres på en treningssykkel (sykkelergometri), gå på tredemølle eller gå på bestemte avstander. For å sikre fullstendig informasjon, registreres et EKG før og etter trening, samt direkte under sykkelergometri.
Mange negative endringer i hjertefunksjonen, som rytmeforstyrrelser, er forbigående og vil kanskje ikke oppdages under EKG-registrering selv med et stort antall avledninger. I disse tilfellene utføres Holter-overvåking - et Holter-EKG registreres i kontinuerlig modus hele dagen. En bærbar opptaker utstyrt med elektroder er festet til pasientens kropp. Deretter går pasienten hjem, hvor han følger sin vanlige rutine. Etter 24 timer fjernes opptaksenheten og tilgjengelige data dekrypteres.
Et normalt EKG ser omtrent slik ut:
Ris. 6. EKG-tape
Alle avvik i kardiogrammet fra midtlinjen (isolin) kalles bølger. Tenner som avviker oppover fra isolinen anses å være positive, og nedover - negative. Mellomrommet mellom tennene kalles et segment, og tannen og dens tilsvarende segment kalles et intervall. Før du finner ut hva en bestemt bølge, segment eller intervall representerer, er det verdt å dvele kort ved prinsippet om å danne en EKG-kurve.
Normalt har hjerteimpulsen sin opprinnelse i sinoatrial (sinus) node i høyre atrium. Så sprer det seg til atriene - først til høyre, så til venstre. Etter dette sendes impulsen til den atrioventrikulære noden (atrioventrikulær eller AV-kryss), og deretter langs His-bunten. Grenene til His-bunten eller pediklene (høyre, venstre fremre og venstre bakre) ender i Purkinje-fibre. Fra disse fibrene forplanter impulsen seg direkte til myokardiet, noe som fører til dets sammentrekning - systole, som erstattes av avslapning - diastole.
Passasjen av en impuls langs en nervefiber og den påfølgende sammentrekningen av kardiomyocytten er en kompleks elektromekanisk prosess, hvor verdiene til de elektriske potensialene på begge sider av fibermembranen endres. Forskjellen mellom disse potensialene kalles transmembranpotensialet (TMP). Denne forskjellen skyldes den forskjellige permeabiliteten til membranen for kalium- og natriumioner. Det er mer kalium inne i cellen, natrium - utenfor den. Når pulsen går, endres denne permeabiliteten. På samme måte endres forholdet mellom intracellulært kalium og natrium og TMP.
Når en eksitatorisk impuls passerer, øker TMP inne i cellen. I dette tilfellet skifter isolinen oppover, og danner den stigende delen av tannen. Denne prosessen kalles depolarisering. Deretter, etter at pulsen har gått, prøver TMP å ta den opprinnelige verdien. Imidlertid går membranens permeabilitet for natrium og kalium ikke umiddelbart tilbake til det normale og tar litt tid.
Denne prosessen, kalt repolarisering, manifesteres på EKG ved et nedadgående avvik av isolinen og dannelsen av en negativ bølge. Da får polarisasjonen av membranen den initiale hvileverdien (TMP), og EKG får igjen karakteren av en isolin. Dette tilsvarer hjertets diastolfase. Det er bemerkelsesverdig at den samme tannen kan se både positiv og negativ ut. Alt avhenger av projeksjonen, dvs. blyet det er registrert i.
EKG-komponenter
EKG-bølger er vanligvis utpekt med latinske store bokstaver, som starter med bokstaven P.

Ris. 7. EKG-bølger, segmenter og intervaller.
Parametrene til tennene er retning (positiv, negativ, to-fase), samt høyde og bredde. Siden høyden på tannen tilsvarer endringen i potensialet, måles den i mV. Som allerede nevnt tilsvarer en høyde på 1 cm på båndet et potensielt avvik på 1 mV (referanse millivolt). Bredden på en tann, et segment eller et intervall tilsvarer varigheten av en fase i en bestemt syklus. Dette er en midlertidig verdi, og det er vanlig å angi den ikke i millimeter, men i millisekunder (ms).
Når båndet beveger seg med en hastighet på 50 mm/s, tilsvarer hver millimeter på papiret 0,02 s, 5 mm - 0,1 ms og 1 cm - 0,2 ms. Det er veldig enkelt: Hvis 1 cm eller 10 mm (avstand) deles på 50 mm/s (hastighet), får vi 0,2 ms (tid).
Prong R. Viser spredningen av eksitasjon gjennom atriene. I de fleste avledninger er den positiv, og høyden er 0,25 mV og bredden er 0,1 ms. Dessuten tilsvarer den første delen av bølgen passasjen av impulsen gjennom høyre ventrikkel (siden den er begeistret tidligere), og den siste delen - langs venstre. P-bølgen kan være negativ eller bifasisk i ledninger III, aVL, V 1 og V 2.
Intervall P-Q (ellerP-R)- avstanden fra begynnelsen av P-bølgen til begynnelsen av neste bølge - Q eller R. Dette intervallet tilsvarer depolariseringen av atriene og passasjen av impulsen gjennom AV-krysset, og deretter langs His-bunten og dens bena. Størrelsen på intervallet avhenger av hjertefrekvensen (HR) - jo høyere den er, jo kortere er intervallet. Normale verdier er i området 0,12 – 0,2 ms. Et bredt intervall indikerer en nedgang i atrioventrikulær ledning.
Kompleks QRS. Hvis P representerer funksjonen til atriene, reflekterer følgende bølger, Q, R, S og T, funksjonen til ventriklene, og tilsvarer de ulike fasene av depolarisering og repolarisering. Settet med QRS-bølger kalles det ventrikulære QRS-komplekset. Normalt bør bredden ikke være mer enn 0,1 ms. Et overskudd indikerer et brudd på intraventrikulær ledning.
Prong Q. Tilsvarer depolarisering av interventrikulær septum. Denne tannen er alltid negativ. Normalt overstiger ikke bredden på denne bølgen 0,3 ms, og høyden er ikke mer enn ¼ av neste R-bølge i samme ledning. Det eneste unntaket er bly aVR, hvor det registreres en dyp Q-bølge I andre avledninger kan en dyp og utvidet Q-bølge (i medisinsk slang - kuishche) indikere en alvorlig hjertepatologi - akutt hjerteinfarkt eller arr etter et hjerteinfarkt. Selv om andre årsaker er mulige - avvik i den elektriske aksen på grunn av hypertrofi av hjertekamrene, posisjonsendringer, blokkering av buntgrenene.
ProngR . Viser spredningen av eksitasjon gjennom myokard i begge ventriklene. Denne bølgen er positiv, og høyden overstiger ikke 20 mm i lemledningene og 25 mm i brystledningene. Høyden på R-bølgen er ikke den samme i forskjellige avledninger. Normalt er den størst i bly II. I malmledninger V 1 og V 2 er den lav (på grunn av dette er den ofte betegnet med bokstaven r), så øker den i V 3 og V 4, og i V 5 og V 6 avtar den igjen. I fravær av R-bølgen får komplekset utseendet til QS, noe som kan indikere transmuralt eller cicatricial myokardinfarkt.
Prong S. Viser impulsens passasje gjennom den nedre (basale) delen av ventriklene og den interventrikulære septum. Dette er en negativ tann og dens dybde varierer mye, men bør ikke overstige 25 mm. I noen avledninger kan S-bølgen være fraværende.
T-bølge. Den siste delen av EKG-komplekset, viser fasen av rask ventrikulær repolarisering. I de fleste avledninger er denne bølgen positiv, men den kan også være negativ i V1, V2, aVF. Høyden på de positive bølgene avhenger direkte av høyden på R-bølgen i samme ledning - jo høyere R, jo høyere T. Årsakene til en negativ T-bølge er varierte - lite fokalt hjerteinfarkt, dishormonelle lidelser, tidligere måltider , endringer i elektrolyttsammensetningen i blodet, og mye mer. Bredden på T-bølgene overstiger vanligvis ikke 0,25 ms.
Segmentet S-T– avstanden fra slutten av det ventrikulære QRS-komplekset til begynnelsen av T-bølgen, tilsvarende full dekning av ventriklene ved eksitasjon. Normalt er dette segmentet plassert på isolinen eller avviker litt fra det - ikke mer enn 1-2 mm. Store S-T-avvik indikerer en alvorlig patologi - et brudd på blodtilførselen (iskemi) i myokardiet, noe som kan føre til hjerteinfarkt. Andre, mindre alvorlige årsaker er også mulige - tidlig diastolisk depolarisering, en rent funksjonell og reversibel lidelse hovedsakelig hos unge menn under 40 år.
Intervall Q-T– avstanden fra begynnelsen av Q-bølgen til T-bølgen. Tilsvarer ventrikulær systole. Omfanget intervall avhenger av hjertefrekvens - jo raskere hjertet slår, jo kortere intervall.
ProngU . En ustabil positiv bølge, som registreres etter T-bølgen etter 0,02-0,04 s. Opprinnelsen til denne tannen er ikke fullt ut forstått, og den har ingen diagnostisk verdi.
EKG-tolkning
Hjerterytme . Avhengig av kilden til generering av impulser fra ledningssystemet, skilles sinusrytme, rytme fra AV-krysset og idioventrikulær rytme. Av disse tre alternativene er bare sinusrytmen normal, fysiologisk, og de to andre alternativene indikerer alvorlige forstyrrelser i hjertets ledningssystem.
Et særtrekk ved sinusrytme er tilstedeværelsen av atrielle P-bølger - tross alt er sinusknuten plassert i høyre atrium. Med en rytme fra AV-krysset vil P-bølgen overlappe QRS-komplekset (mens det ikke er synlig, eller følge det. Med en idioventrikulær rytme er kilden til pacemakeren i ventriklene. I dette tilfellet utvidede deformerte QRS-komplekser registreres på EKG.
Puls. Det beregnes av størrelsen på gapene mellom R-bølgene til nabokomplekser. Hvert kompleks tilsvarer et hjerteslag. Det er ikke vanskelig å beregne pulsen din. Du må dele 60 med R-R-intervallet, uttrykt i sekunder. For eksempel er R-R-gapet 50 mm eller 5 cm. Ved en beltehastighet på 50 m/s er det lik 1 s. Del 60 med 1 for å få 60 hjerteslag per minutt.
Normalt ligger hjertefrekvensen i området 60-80 slag/min. Overskridelse av denne indikatoren indikerer en økning i hjertefrekvensen - takykardi, og en reduksjon - en reduksjon i hjertefrekvensen, bradykardi. Med normal rytme bør R-R-intervallene på EKG være de samme, eller omtrent like. En liten forskjell i R-R-verdier er tillatt, men ikke mer enn 0,4 ms, dvs. 2 cm Denne forskjellen er typisk for respiratorisk arytmi. Dette er et fysiologisk fenomen som ofte observeres hos unge mennesker. Med respiratorisk arytmi er det en liten reduksjon i hjertefrekvensen på høyden av inspirasjon.
Alfa vinkel. Denne vinkelen viser hjertets totale elektriske akse (EOS) - den generelle retningsvektoren for elektriske potensialer i hver fiber i hjertets ledningssystem. I de fleste tilfeller faller retningene til hjertets elektriske og anatomiske akse sammen. Alfavinkelen bestemmes ved hjelp av det seksaksede Bailey-koordinatsystemet, hvor standard og unipolare lemavledninger brukes som akser.
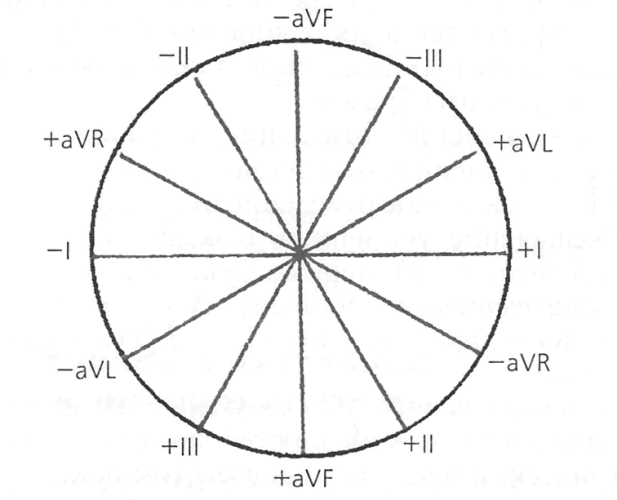
Ris. 8. Seksakset koordinatsystem ifølge Bailey.
Alfavinkelen bestemmes mellom aksen til den første avledningen og aksen der den største R-bølgen er registrert. Normalt varierer denne vinkelen fra 0 til 90 0. I dette tilfellet er normalposisjonen til EOS fra 30 0 til 69 0, den vertikale posisjonen er fra 70 0 til 90 0, og den horisontale posisjonen er fra 0 til 29 0. En vinkel på 91 eller mer indikerer et avvik fra EOS til høyre, og negative verdier av denne vinkelen indikerer et avvik fra EOS til venstre.
I de fleste tilfeller brukes ikke et seksakset koordinatsystem for å bestemme EOS, men gjøres omtrent ved verdien av R i standard avledninger. I normalposisjonen til EOS er høyden på R størst i ledning II og minst i ledning III.
Ved hjelp av et EKG diagnostiseres ulike forstyrrelser i hjertets rytme og ledning, hypertrofi av hjertekamrene (hovedsakelig venstre ventrikkel) og mye mer. EKG spiller en nøkkelrolle i diagnostisering av hjerteinfarkt. Ved hjelp av et kardiogram kan du enkelt bestemme varigheten og omfanget av et hjerteinfarkt. Lokalisering bedømmes av ledningene der patologiske endringer oppdages:
I - fremre vegg av venstre ventrikkel;
II, aVL, V 5, V 6 - anterolaterale, laterale vegger av venstre ventrikkel;
V 1 -V 3 - interventrikulær septum;
V 4 - toppen av hjertet;
III, aVF – posterodiafragmatisk vegg i venstre ventrikkel.
EKG brukes også til å diagnostisere hjertestans og evaluere effektiviteten av gjenopplivningstiltak. Når hjertet stopper, stopper all elektrisk aktivitet, og en solid isolin er synlig på kardiogrammet. Hvis gjenopplivningstiltak (indirekte hjertemassasje, administrering av medikamenter) er vellykket, viser EKG igjen bølger som tilsvarer arbeidet til atriene og ventriklene.
Og hvis pasienten ser og smiler, og EKG viser en isoline, er to alternativer mulige - enten feil i EKG-opptaksteknikken eller en funksjonsfeil på enheten. EKG registreres av en sykepleier, og de innhentede data tolkes av en kardiolog eller en funksjonell diagnostiker. Selv om det kreves en lege av enhver spesialitet for å navigere i spørsmål om EKG-diagnostikk.
For å bestemme diagnosen er et av de mest uunnværlige hjelpemidlene til en lege et kardiogram. Det kan bidra til å identifisere viktige hjertesykdommer som hjerteinfarkt eller arytmi. Og samtidig er det billig og tilgjengelig for alle, og konstruksjonsmetoden er basert på en nøye studie av den bioelektriske aktiviteten til hjertemusklene. Nå skal vi lære hvem som helst å lese et kardiogram.
1.
Når du tar opp et EKG, er det viktig å unngå alle typer forstyrrelser og veiledningsstrømmer; minivolten bør ikke overstige ti millimeter
2.
Hjerterytmen bestemmes av frekvensen av hjertesammentrekninger og deres regelmessighet, ledningsevne og kilden til eksitasjon bestemmes. Dette bestemmes ved å sammenligne varigheten av R-R-intervallene. Hvis pulsrytmen er riktig, beregnes denne ved å dele 60 på sekund-for-sekund-intervallet R-R.

3.
Hjertets algebraiske akse beregnes ved å bestemme summen av amplitudene til QRS-bølgene ved et hvilket som helst ledepunkt.
4.
Undersøk atriearret R nøye. Mål dets amplitude langs isolinen fra toppen av bølgen, den bør ikke være mer enn tjuefem millimeter. Mål avstanden fra start til slutt; hvis personen er frisk, vil den ikke overstige 0,1 sekund.
5.
PQ-intervallet er en indikator på hastigheten på impulslevering fra atriet til ventriklene. Intervallet skal være mellom 0,12 og 0,1 sekunder. Du må også analysere det ventrikulære QRS-komplekset, måle amplituden til komplekset og varigheten til hver av tennene.

6. Analyser T-bølgen. Den reflekterer hjertemuskelens avspenningsfase. Det er nødvendig å bestemme dens polaritet, amplitude og form. Når en person er frisk, er denne bølgen positiv og har samme polaritet som bølgen som er ansvarlig for ventrikkelkomplekset. Formen skal være forsiktig stigende og ha et bratt nedadgående kne.
HELSEDEPARTEMENTET I RF |
|||||||||||||||||||||||||||||||||||
STATEN NIZHNY NOVGOROD |
|||||||||||||||||||||||||||||||||||
MEDISINSTITUT |
|||||||||||||||||||||||||||||||||||
A.V. SUVOROV |
|||||||||||||||||||||||||||||||||||
Forlag NGMI NIZHNY NOVGOROD, 1993
Kiev – 1999
UDC 616.12–008.3–073.96
Suvorov A.V. Klinisk elektrokardiografi. – Nizhny Novgo-
slekt. Forlag NMI, 1993. 124 s. Jeg vil.
Boken av Suvorov A.V. er en god, komplett lærebok for kardiologer, terapeuter og seniorstudenter ved medisinske institutter på alle deler av elektrokardiografi. Egenskapene til EKG-registrering, normalt EKG i standard og unipolare avledninger, alle typer atrioventrikulære blokkeringer, grenblokker, EKG-trekk ved hypertrofier, ledningsforstyrrelser, arytmier, hjerteinfarkt, iskemisk hjertesykdom, tromboembolisme, cerebrovaskulære ulykker, etc. er beskrevet. i detalj.
Utgitt etter vedtak i redaksjons- og forlagsrådet i NMI
Vitenskapelig redaktør professor S. S. BELOUSOV
Anmelder professor A. A. OBUKHOVA
ISBN 5-7032-0029-6
© Suvorov A.V., 1993
FORORD
Elektrokardiografi er en av de informative og vanligste metodene for å undersøke pasienter med hjertesykdom. Et EKG gjør det også mulig å diagnostisere sykdommer og syndromer som krever akutt hjertebehandling, og fremfor alt hjerteinfarkt, paroksysmale takyarytmier, ledningsforstyrrelser med Morgagni–Edams–Stokes syndrom osv. Behovet for diagnosen deres oppstår når som helst på døgnet , men dessverre gir tolknings-EKG betydelige vanskeligheter for mange leger, og årsaken til dette er dårlige studier av metoden ved instituttet, og mangel på kurs i EKG-diagnostikk ved videregående fakulteter for leger. Det er svært vanskelig å tilegne seg litteratur om klinisk elektrokardiografi. Forfatteren forsøkte å fylle dette gapet.
Håndboken for elektrokardiografi er strukturert tradisjonelt: først er det elektrofysiologiske grunnlaget for elektrokardiografi kort skissert, delen av et normalt EKG i standard, unipolare og brystkabler, og den elektriske posisjonen til hjertet presenteres i detalj. Avsnittet "EKG for myokardhypertrofi" beskriver generelle tegn og kriterier for atriell og ventrikulær hypertrofi.
Når man beskriver rytme- og ledningsforstyrrelser, presenteres de patogenetiske mekanismene for utvikling av syndromer, kliniske manifestasjoner og medisinsk taktikk.
Avsnittene om EKG-diagnose av koronarsykdom, spesielt hjerteinfarkt, samt infarktlignende sykdommer, som har stor betydning for praksis, dekkes i detalj.
For komplekse EKG-syndromer er det utviklet en diagnostisk søkealgoritme for å lette diagnosen patologi.
Boken er beregnet på leger som ønsker å studere teori og praksis for dette viktige kardiologiske området på egen hånd eller ved hjelp av en lærer på kort tid.

1. TEKNIKK FOR FJERNING AV ELEKTROKARDIOGRAM
Elektrokardiogrammet tas opp ved hjelp av elektrokardiografer. De kan være en- eller flerkanals. Alle elektrokardiografer (fig. 1) består av en inngangsenhet (1), en forsterker av hjertebiopotensialer (2) og en registreringsenhet (3).
Inngangsenheten er en ledningsbryter med kabler i forskjellige farger som strekker seg fra den.
Forsterkerne har en kompleks elektronisk krets som gjør at de kan forbedre hjertets biopotensiale flere hundre ganger. Strømkilden til forsterkeren kan være batterier eller vekselstrøm. Av sikkerhetsmessige årsaker når du arbeider med en elektrokardiograf og for å forhindre interferens, må enheten jordes med en ledning, hvor den ene enden er festet til en spesiell terminal på elektrokardiografen, og den andre til en spesiell krets. Dersom dette ikke er tilgjengelig, kan det i nødstilfeller benyttes sentralvarmevannsledninger til jording (som unntak).
Opptaksenheten konverterer elektriske vibrasjoner til mekaniske. Mekanisk pennopptak utføres med blekk eller karbonpapir. Den siste tiden har termisk opptak blitt utbredt.
Poenget er at en fjær oppvarmet av elektrisk strøm smelter det smeltbare laget av båndet, og avslører den svarte basen.
For å ta opp et EKG legges pasienten på en sofa. For å oppnå god kontakt legges gasbind fuktet med saltvann under elektrodene. Elektroder påføres de indre overflatene av den nedre tredjedelen av øvre og nedre ekstremiteter, en rød kabel er koblet til høyre arm, en svart kabel (pasientjording) til høyre ben, en gul kabel til venstre arm og en grønn kabel til venstre underekstremitet. Den pæreformede brystelektroden med sugekopp er koblet til en hvit kabel og installert i bestemte posisjoner på brystet.
EKG-registrering begynner med en referansemillivolt, som skal være lik 10 mm.
I 12 avledninger registreres uten feil - tre standard, tre unipolare og seks brystavledninger, III, avF avledninger bør fortrinnsvis tas i inhalasjonsfasen. Ytterligere avledninger registreres i henhold til indikasjoner.
I Hver avledning skal ta opp minst 5 QRS-komplekser; for arytmier er en av avledningene (II) tatt opp på et langt bånd. Standard opptakshastighet er 50 mm/sek; for arytmier brukes en hastighet på 25 mm/sek for å redusere papirforbruket. Spenningen til QRS-kompleksene kan økes og reduseres med 2 ganger avhengig av forskningsoppgaven.
En søknad om EKG-studie skrives på et spesielt skjema eller i en journal, som angir fullt navn, kjønn, blodtrykk, alder på pasienten og diagnose. Det er viktig å rapportere alle medisiner du tar.
behandling med hjerteglykosider, β-blokkere. diuretika, elektrolytter, antiarytmiske legemidler av kinidinserien, rauwolfia, etc.
2. ELEKTROFYSIOLOGISK GRUNNLAG FOR ELEKTROKARDIOGRAFI
Hjertet er et hult muskelorgan delt av en langsgående septum i to halvdeler: venstre arteriell og høyre venøs. Den tverrgående skilleveggen deler hver halvdel av hjertet i to seksjoner: atriet og ventrikkelen. Hjertet utfører visse funksjoner: automatikk, eksitabilitet, ledningsevne og kontraktilitet.
Automatisitet er evnen til hjertets ledningssystem til å produsere impulser uavhengig. I størst grad funksjonen
Sinusknuten (senteret for førsteordens automatikk) har automatikk. I hvile produserer den 60–80 impulser per minutt. I patologi kan kilden til rytme være den atrioventrikulære noden (senteret for annenordens automatikk); den produserer 40–60 impulser per minutt.
Ledningssystemet til ventriklene (idioventrikulær rytme) har også en automatisk funksjon. Imidlertid genereres det bare 20–50 impulser per minutt (tredje ordens senter for automatikk).
Eksitabilitet er hjertets evne til å reagere ved sammentrekning på indre og ytre stimuli. Normalt skjer eksitasjon og sammentrekning av hjertet under påvirkning av impulser fra sinusknuten.
Impulser kan ikke bare være nomotopiske (fra sinusknuten), men også heterotopiske (fra andre deler av hjertets ledningssystem). Hvis hjertemuskelen er i en tilstand av eksitasjon, reagerer den ikke på andre impulser (absolutt eller relativ refraktær fase). Derfor kan ikke hjertemuskelen være i en tilstand av tetanisk sammentrekning. Når myokardiet er opphisset, vises en elektromotorisk kraft i det i form av vektormengder, som registreres i form av et elektrokardiogram.
Konduktivitet. Etter å ha sin opprinnelse i sinusknuten, sprer impulsen seg ortograd gjennom det atriale myokardiet, deretter gjennom den atrioventrikulære knuten, His-bunten og det ventrikulære ledningssystemet. Det intraventrikulære ledningssystemet inkluderer høyre gren av His-bunten, hovedstammen til venstre gren av His-bunten og dens to grener, anterior og posterior, og ender med Purkinje-fibrene, som overfører impulser til cellene i det kontraktile myokardiet. (Fig. 2).
Forplantningshastigheten til eksitasjonsbølgen i atriene er 1 m/sek, i ventrikkelledningssystemet 4 m/sek, og i atrioventrikulær node 0,15 m/sek. Retrograd impulsledning bremses kraftig, atrioventrikulær forsinkelse gjør at atriene trekker seg sammen før ventriklene. De mest sårbare områdene i ledningssystemet er: atrioventrikulær node med AV-forsinkelse, høyre buntgren, venstre fremre gren,
Som et resultat av impulsen begynner prosessen med eksitasjon (depolarisering) av myokardiet i begynnelsen av den interventrikulære septum, høyre og venstre ventrikkel. Eksitering av høyre ventrikkel kan begynne tidligere (0,02") enn venstre. Deretter fanger depolarisering myokardiet til begge ventriklene, og den elektromotoriske kraften (total vektor) til venstre ventrikkel er større enn den høyre.

th. Prosessen med depolarisering fortsetter fra apex til bunnen av hjertet, fra endokard til epikardium.
Prosessen med utvinning (repolarisering) av myokardiet begynner ved epikardium og sprer seg til endokardiet. Under repolarisering oppstår en betydelig lavere elektromotorisk kraft (EMF) enn under depolarisering.
Prosessen med depolarisering og repolarisering av myokardiet er ledsaget av bioelektriske fenomener. Det er kjent at protein-lipidmembranen til cellen har egenskapene til en semipermeabel membran. K+ ioner trenger lett gjennom membranen og fosfater, sulfater og proteiner trenger ikke inn. Siden disse ionene er negativt ladet,

de tiltrekker seg positivt ladede K+-ioner. Konsentrasjonen av K+ ioner inne i cellen er 30 ganger høyere enn i den ekstracellulære væsken. Likevel dominerer negative ladninger på den indre overflaten av membranen. Na+ ioner er hovedsakelig lokalisert på den ytre overflaten av membranen, fordi cellemembranen i hvile er dårlig permeabel for Na+. Na+-konsentrasjonen i den ekstracellulære væsken er 20 ganger høyere enn inne i cellen. Cellepotensialet i hvile er ca
men 70–90 mV.
Når myokard er depolarisert, endres permeabiliteten til cellemembraner, natriumioner trenger lett inn i cellen og endrer ladningen til den indre overflaten av membranen. På grunn av at Na+ kommer inn i cellen, endres den elektriske ladningen på den ytre overflaten av membranen. Depolarisering endrer ladningen på ytre og indre overflater av cellemembraner. Potensialforskjellen som oppstår under eksitasjon kalles aksjonspotensialet, den er ca 120 mV. Under repolariseringsprosessen forlater K+-ioner cellen og gjenoppretter hvilepotensialet. Etter fullført repolarisering fjernes Na+ fra cellen inn i det ekstracellulære rommet ved hjelp av natriumpumper, og K+-ioner trenger aktivt inn i cellen gjennom den semipermeable cellemembranen (fig. 3).
Repolariseringsprosessen går langsommere enn depolarisering og forårsaker mindre emk enn eksitasjonsprosessen.
Repolarisering begynner i de subepicardiale lagene og ender i de subendokardiale lagene.
Prosessen med depolarisering i en muskelfiber er mer kompleks enn i en individuell celle. Det eksiterte området lades negativt i forhold til området i hvile, og det dannes dipolladninger, like store og motsatte i retning. Hvis en dipol med positiv ladning beveger seg mot elektroden, dannes en positivt rettet tann, hvis fra den elektriske

troda – negativt rettet.
Menneskehjertet inneholder mange muskelfibre. Hver eksitert fiber representerer en dipol. Dipoler beveger seg i forskjellige retninger. Summen av vektorene til muskelfibre i høyre og venstre ventrikkel skrives som en skalar mengde
– elektrokardiogrammer.
I I hver avledning representerer EKG-kurven summen av vektorene til høyre og venstre ventrikkel og atria (biokardiogramteori).
3. NORMALT EKG I STANDARD AFLEDNINGER
I På begynnelsen av 1900-tallet foreslo Einthoven standardledninger. Einthoven presenterte menneskekroppen i form av en likesidet trekant. Den første standardledningen registrerer forskjellen i potensialer til høyre og venstre hånd, den andre - forskjellen i potensialer til høyre hånd og venstre ben, den tredje - forskjellen i potensialer til venstre hånd og venstre ben. I følge Kirchhoffs lov representerer den andre avledningen den algebraiske summen av den første og tredje avledningen. Alle elementer i elektrokardiogrammet overholder denne regelen. Den første ledningen reflekterer potensialene til den subepikardiale overflaten til venstre ventrikkel, den tredje - potensialene til den bakre veggen til venstre ventrikkel og den subepikardiale overflaten til høyre ventrikkel.
Et normalt EKG i standard avledninger er representert ved en rekke bølger og intervaller, angitt med latinske bokstaver (fig. 4). Hvis amplituden til tannen er mer enn 5 mm, indikeres det med en stor bokstav, hvis mindre enn 5 mm, så med en liten bokstav.
Bølge P - dette atriekomplekset består av et hult stigende lem og et symmetrisk plassert synkende lem, som er forbundet med en avrundet topp. Varigheten (bredden) på tannen overstiger ikke 0,08-0,1 sekunder (1 mm - 0,02 ""), høyden P er 0,5-2,5 mm. Den største amplituden P in
andre standardledning. Normalt PII >PI >PIII. PI >0.l"" indikerer hypertrofi av venstre atrium; med PIII >2,5 mm kan vi snakke om hypertrofi av høyre atrium. Varigheten av P-bølgen måles fra begynnelsen av den stigende til slutten av det synkende kneet, amplituden

P - fra bunnen av tannen til toppen.
Intervall PQ (R) – fra begynnelsen av P til begynnelsen av g eller R. Det tilsvarer tidspunktet for passasje av impulsen gjennom atriene, gjennom den atrioventrikulære noden, langs His-bunten, buntgrener og Purkinje-fibre.
Varigheten av PQ-intervallet svinger normalt 0,12"÷ 0,20"" og avhenger av pulsfrekvensen. Forlengelse av PQ-intervallet observeres når atrioventrikulær ledning er svekket; forkortelse av PQ er assosiert med en sympatisk adrenal reaksjon, prematur ventrikulært eksitasjonssyndrom, atriell eller nodal pacemaker, etc.
Segment PQ – plassert fra slutten av P til begynnelsen av Q (R). Forholdet mellom P og PQ-segmentet kalles Makruz-indeksen, normen er 1,1–1,6. En økning i Macruse-indeksen indikerer hypertrofi av venstre atrium.
QRS-komplekset gjenspeiler prosessen med ventrikulær depolarisering, målt i den andre standardavledningen fra begynnelsen av Q til slutten av S, den normale varigheten er 0,05–0,1 ". QRS-forlengelse er assosiert med myokardhypertrofi eller intraventrikulære ledningsforstyrrelser.
Q-bølgen er assosiert med eksitasjonen av interventrikulær septum (valgfritt, med negativ amplitude). Varigheten av Q i den første og andre standardavledningen er opptil 0,03"", i den tredje standardavledningen - opptil 0,04". Amplituden til Q er normalt ikke mer enn 2 mm eller ikke mer enn 25 % R. Utvidelse av Q og økningen indikerer tilstedeværelsen av fokale endringer i myokardiet.
R-bølgen er forårsaket av ventrikulær depolarisering, har en stigende lem, en apex og en synkende lem. Tiden fra Q (R) til perpendikulæren fra toppen av R indikerer en økning i depolariseringshastigheten til ventriklene og kalles tiden for internt avvik, for venstre ventrikkel ikke mer enn 0,04"", for høyre - 0,035"". Serration R


