Варіант норми екг що. Розшифрування кардіограми серця. Як відбувається запис електрокардіограми
Електрокардіографія – метод виміру різниці потенціалів, що виникають під впливом електричних імпульсів серця. Результат дослідження представлений у вигляді електрокардіограми (ЕКГ), яка відображає фази серцевого циклу та динаміку роботи серця.
У процесі серцебиття синусовий вузол, розташований біля правого передсердя, генерує електричні імпульси, що проходять нервовими шляхами, скорочуючи міокард (серцевий м'яз) передсердь та шлуночків у певній послідовності.
Після скорочення міокарда імпульси продовжують поширюватися тілом як електричного заряду, у результаті виникає різниця потенціалів – вимірна величина, що можна визначити з допомогою електродів електрокардіографа.
Особливості процедури
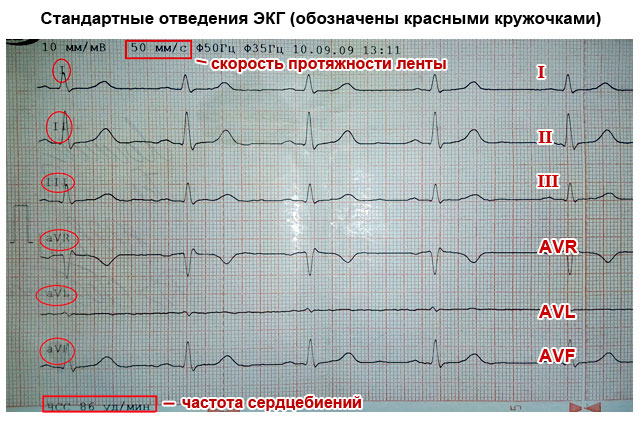
У процесі запису електрокардіограми використовують відведення – накладання електродів за спеціальною схемою. Щоб повністю відобразити електричний потенціал на всіх ділянках серця (передньої, задньої та бічних стінок, міжшлуночкових перегородок), використовується 12 відведень (три стандартні, три посилені та шість грудних), при яких електроди розташовуються на руках, ногах і на певних ділянках грудей.
Під час процедури електроди реєструють силу і спрямованість електричних імпульсів, а записуючий пристрій фіксує електромагнітні коливання, що утворилися, у вигляді зубців і прямої лінії на спеціальному папері для запису ЕКГ з певною швидкістю (50, 25 або 100 мм в секунду).
На паперовій реєстраційній стрічці використовують дві осі. Горизонтальна вісь X показує час і позначається у міліметрах. За допомогою тимчасового відрізка на міліметрівці можна відстежити тривалість процесів розслаблення (діастол) та скорочення (систоли) всіх ділянок міокарда.
Вертикальна вісь Y є показником сили імпульсів і позначається в милівольтах - мВ (1 невелика клітина = 0,1 мВ). За допомогою виміру різниці електричних потенціалів визначають патології серцевого м'яза.
Також на ЕКГ позначені відведення, на кожному з яких почергово реєструється робота серця: стандартні I, II, III, грудні V1-V6 та посилені стандартні aVR, aVL, aVF.
Показники ЕКГ

Основними показниками електрокардіограми, що характеризують роботу міокарда, є зубці, сегменти та інтервали.
Зубці – це все гострі та округлі опуклості, записані по вертикальній осі Y, які можуть бути позитивними (спрямованими вгору), негативними (спрямованими вниз) та двофазними. Існує п'ять основних зубців, які обов'язково присутні на графіку ЕКГ:
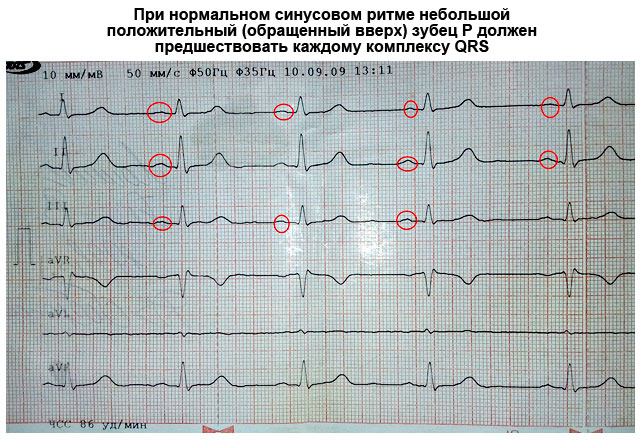
- P – реєструється після виникнення імпульсу в синусовому вузлі та послідовного скорочення правого та лівого передсердь;
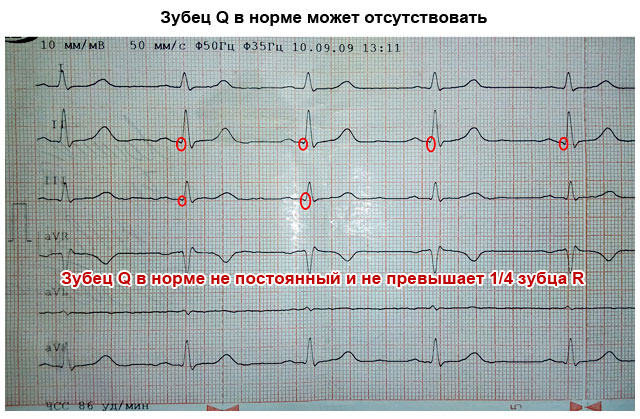
- Q – реєструється з появою імпульсу з міжшлуночкової перегородки;
- R, S – характеризують скорочення шлуночків;
- T – означає процес розслаблення шлуночків.
Сегментами називають ділянки з прямими лініями, що позначають час напруги або розслаблення шлуночків. В електрокардіограмі виділяють два основні сегменти:
- PQ – тривалість збудження шлуночків;
- ST – час розслаблення.
Інтервал – це ділянка електрокардіограми, що складається із зубця та сегмента. При дослідженні інтервалів PQ, ST, QT враховують час поширення збудження у кожному передсерді, у лівому та правому шлуночках.
Норма ЕКГ у дорослих (таблиця)
За допомогою таблиці норм можна провести послідовний аналіз висоти, інтенсивності, форми та протяжності зубців, інтервалів та сегментів для виявлення можливих відхилень. В силу того, що проходить імпульс поширюється по міокарду нерівномірно (через різну товщину і розміри серцевих камер), виділяють основні параметри норми кожного елемента кардіограми.
| Показники | Норма |
|---|---|
| Зубці | |
| P | Завжди позитивний у відведеннях I, II, aVF, aVR негативний, а V1 двофазний. Ширина - до 0,12 сек, висота - до 0,25 мВ (до 2,5 мм), але у II відведенні тривалість хвилі повинна бути не більше 0,1 сек |
| Q | Q завжди негативний, у відведеннях III, аVF, V1 та V2 у нормі відсутня. Тривалість до 0,03 сек. Висота Q: у відведеннях I та II не більше 15% від зубця P, у III не більше 25% |
| R | Висота від 1 до 24 мм. |
| S | Негативний. Найбільш глибокий у відведенні V1, поступово зменшується від V2 до V5, V6 може бути відсутнім |
| T | Завжди позитивний у відведеннях I, II, aVL, aVF, V3-V6. В aVR завжди негативний |
| U | Іноді реєструється на кардіограмі через 0,04 с після Т. Відсутність U не є патологією |
| Інтервал | |
| PQ | 0,12-0,20 сек |
| Комплекс | |
| QRS | 0,06 - 0,008 сек |
| Сегмент | |
| ST | У відведеннях V1, V2, V3 зміщується нагору на 2 мм |
На підставі інформації, отриманої при розшифровці ЕКГ, можна зробити висновки про особливості серцевого м'яза:
- нормальна робота синусового вузла;
- робота провідної системи;
- частота та ритмічність серцевих скорочень;
- стан міокарда – кровообіг, товщина різних ділянках.
Алгоритм розшифровки ЕКГ

Існує схема розшифровки ЕКГ із послідовним вивченням основних аспектів роботи серця:
- синусовий ритм;
- регулярність ритму;
- провідність;
- аналіз зубців та інтервалів.
Синусовий ритм – рівномірний ритм серцебиття, зумовлений появою імпульсу в AV-вузлі з поетапним скороченням міокарда. Наявність синусового ритму визначається при розшифровці ЕКГ за показниками зубця Р.
Також у серці знаходяться додаткові джерела збудження, що регулюють серцебиття при порушенні AV-вузла. Несинусові ритми проявляються на ЕКГ так:
- Передсердний ритм - зубці P знаходяться нижче ізолінії;
- АV-ритм - на електрокардіограмі P відсутні або йдуть після комплексу QRS;
- Шлуночковий ритм – в ЕКГ немає закономірності між зубцем P і комплексом QRS, у своїй ЧСС не доходить до 40 ударів на хвилину.
Коли виникнення електричного імпульсу регулюється несинусовими ритмами, діагностуються такі патології:
- Екстрасистолія – передчасне скорочення шлуночків чи передсердь. Якщо на ЕКГ з'являється позачерговий зубець Р, а також при деформуванні або зміні полярності діагностується передсердна екстрасистолія. При вузловій екстрасистолії P спрямований вниз, відсутній або знаходиться між QRS та Т.
- Пароксизмальна тахікардія (140-250 ударів на хвилину) на ЕКГ може бути представлена у вигляді накладання зубця P на T, що стоїть позаду комплексу QRS у II та III стандартних відведеннях, а також у вигляді розширеного QRS.
- Тремтіння (200-400 ударів на хвилину) шлуночків характеризується високими хвилями з важкорозрізняються елементами, а при тріпотінні передсердь виділяється тільки комплекс QRS, а на місці зубця P присутні пилкоподібні хвилі.
- Мерехтіння (350-700 ударів на хвилину) на ЕКГ виражене у вигляді неоднорідних хвиль.
Частота серцевих скорочень
Розшифровка ЕКГ серця обов'язково містить показники ЧСС та записується на стрічці. Для визначення показника можна скористатися спеціальними формулами в залежності від швидкості запису:
- при швидкості 50 мм в секунду: 600/ (кількість великих квадратів в інтервалі R-R);
- при швидкості 25 мм в сек: 300/ (кількість великих квадратів між R-R),
Також числовий показник серцебиття можна визначити за маленькими клітинами інтервалу R-R, якщо запис стрічки кардіограми проводився зі швидкістю 50 мм/с:
- 3000/кількість дрібних клітин.
Нормальна ЧСС у дорослої людини становить від 60 до 80 ударів за хвилину.
Регулярність ритму
У нормі інтервали R-R однакові, але допускається збільшення чи зменшення трохи більше, ніж 10% від середнього значення. Зміна регулярності ритму та підвищені/знижені показники ЧСС можуть виникати внаслідок порушення автоматизму, збудливості, провідності, скоротливості міокарда.
При порушенні функції автоматизму у серцевому м'язі спостерігаються такі показники інтервалів:
- тахікардія - ЧСС знаходиться в межах 85-140 ударів на хвилину, коротким періодом розслаблення (проміжок TP) та коротким інтервалом RR;
- брадикардія – ЧСС зменшується до 40-60 ударів на хвилину, а відстані між RR та TP збільшуються;
- аритмія – між основними інтервалами серцебиття відлежуються різні відстані.
Провідність
Для швидкої передачі імпульсу від джерела збудження всім відділам серця існує спеціальна провідна система (SA- і AV-вузли, а також пучок Гіса), порушення якої називається блокадою.
Виділяють три основні різновиди блокад – синусову, внутрішньопередсердну та атріовентрикулярну.
При синусової блокаді на ЕКГ відображено порушення передачі імпульсу передсердям у вигляді періодичного випадання циклів PQRST, при цьому в проміжку між R-R значно збільшується відстань.
Внутрішньопередсердна блокада виражається у вигляді тривалого зубця P (більше 0,11 с).
Атріовентрикулярну блокаду поділяють на кілька ступенів:
- I ступінь – подовження інтервалу P-Q понад 0,20;
- II ступінь - періодичне випадання QRST з нерівномірною зміною часу між комплексами;
- III ступінь – шлуночки та передсердя скорочуються незалежно один від одного, внаслідок чого в кардіограмі відсутній зв'язок між P та QRST.
Електрична вісь
ЕОС відображає послідовність передачі імпульсів по міокарду і в нормі може бути горизонтальною, вертикальною та проміжною. У розшифровці ЕКГ електричну вісь серця визначають розташування комплексу QRS у двох відведеннях – aVL і aVF.
У деяких випадках відбувається відхилення осі, яке саме по собі не є захворюванням і виникає через збільшення лівого шлуночка, але водночас може свідчити про розвиток патологій серцевого м'яза. Як правило, ЕОС відхиляється в ліву сторону через:
- ішемічний синдром;
- патологія клапанного апарату лівого шлуночка;
- артеріальна гіпертензія.
Нахил осі вправо спостерігається зі збільшенням правого шлуночка при розвитку наступних захворювань:
- стеноз легеневої артерії;
- бронхіт;
- астма;
- патологія трикуспідального клапана;
- вроджена вада.
Відхилення
Порушення тривалості інтервалів та висоти хвиль також є ознаками змін у роботі серця, на підставі яких можна діагностувати низку вроджених та набутих патологій.
| Показники ЕКГ | Можливі патології |
|---|---|
| Зубець P | |
| Гострокінцевий, перевищує 2,5 мВ | Вроджена вада, ішемічна хвороба, застійна серцева недостатність |
| Негативний у I відведенні | Дефекти перегородок, стеноз легеневої артерії |
| Глибокий негативний V1 | Серцева недостатність, інфаркт міокарда, мітральний, аортальний порок |
| Інтервал P-Q | |
| Менше 0,12 с | Гіпертонія, звуження судин |
| Більше 0,2 с | Атріовентрикулярна блокада, перикардит, інфаркт |
| Зубці QRST | |
| У відведенні I і aVL низький R і глибокий S, а також невеликий Q отв. II, III, aVF | Гіпертрофія правого шлуночка, бічний інфаркт міокарда, вертикальне положення серця |
| Пізній R відп. V1-V2, глибокий S у відп. I, V5-V6, негативний T | Ішемічна хвороба, хвороба Ленегра |
| Широкий зазубрений R відп. I, V5-V6, глибокий S у відп. V1-V2, відсутність Q у відп. I, V5-V6 | Гіпертрофія лівого шлуночка, інфаркт міокарда |
| Вольтаж нижче за норму | Перикардит, порушення білкового обміну, гіпотиреоз |
З цієї статті ви дізнаєтеся про такий метод діагностики, як ЕКГ серця - що він являє собою і що показує. Як відбувається реєстрація електрокардіограми, і хто її може точно розшифрувати. А також ви навчитеся самостійно визначати ознаки нормальної ЕКГ та основних захворювань серця, доступних діагностиці цим методом.
Дата публікації статті: 02.03.2017
Дата поновлення статті: 29.05.2019
Що таке ЕКГ (електрокардіограма)? Це один із найпростіших, доступних та інформативних методів діагностики захворювань серця. Він заснований на реєстрації електричних імпульсів, що виникають у серці, та їх графічного запису у вигляді зубців на спеціальну паперову плівку.
З цих даних можна будувати висновки як про електричної активності серця, а й структурі міокарда. Це означає, що з допомогою ЕКГ можна діагностувати багато різних захворювань серця. Тому самостійна розшифровка ЕКГ людиною, яка не має спеціальних медичних знань, неможлива.
Все що може проста людина – лише орієнтовно оцінити окремі параметри електрокардіограми, чи вони відповідають нормі і про яку патологію можуть говорити. Але остаточні висновки щодо висновку ЕКГ може зробити лише кваліфікований фахівець – лікар-кардіолог, а також терапевт чи сімейний лікар.
Принцип методу
Скоротлива активність та функціонування серця можливе завдяки тому, що у ньому регулярно виникають спонтанні електричні імпульси (розряди). В нормі їх джерело розташоване у верхній ділянці органу (у синусовому вузлі, розташованому біля правого передсердя). Призначення кожного імпульсу – пройти провідними нервовими шляхами через усі відділи міокарда, спонукавши їх скорочення. Коли імпульс виникає і проходить через міокард передсердь, а потім шлуночків, виникає їхнє почергове скорочення – систола. У період, коли імпульсів немає, серце розслабляється – діастола.
ЕКГ-діагностика (електрокардіографія) заснована на реєстрації електричних імпульсів, що виникають у серці. Для цього використовується спеціальний апарат – електрокардіограф. Принцип його роботи полягає у вловлюванні на поверхні тіла різниці біоелектричних потенціалів (розрядів), які виникають у різних відділах серця в момент скорочення (у систолу) та розслаблення (в діастолі). Всі ці процеси записуються на спеціальний термочутливий папір у вигляді графіка, що складається з гострих або напівсферичних зубців та горизонтальних ліній у вигляді проміжків між ними.

Що ще важливо знати про електрокардіографію
Електричні розряди серця проходять через цей орган. Оскільки тіло має хорошу електропровідність, сили збуджуючих серцевих імпульсів достатньо, щоб пройти через всі тканини організму. Найкраще вони поширюються на грудну клітину в області, а також на верхні та нижні кінцівки. Ця особливість є основою ЕКГ і пояснює, що таке.
Для того, щоб зареєструвати електричну активність серця, необхідно зафіксувати по одному електроду електрокардіографа на руках і ногах, а також по передньобоковій поверхні лівої половини грудної клітки. Це дозволяє вловити всі напрямки розповсюдження електричних імпульсів по тілу. Шляхи проходження розрядів між ділянками скорочення та розслаблення міокарда називають серцевими відведеннями і на кардіограмі позначають так:
- Стандартні відведення:
- I – перше;
- II – друге;
- Ш - третє;
- AVL (аналог першого);
- AVF (аналог третього);
- AVR (дзеркальне відображення всіх відведень).
Значення відведень у цьому, що з них реєструє проходження електричного імпульсу через певну ділянку серця. Завдяки цьому можна отримати інформацію про те:
- Як серце розташоване у грудній клітці (електрична вісь серця, яка збігається з анатомічною віссю).
- Яка структура, товщина та характер кровообігу міокарда передсердь та шлуночків.
- Наскільки регулярно у синусовому вузлі виникають імпульси і чи немає перебоїв.
- Чи всі імпульси проводяться шляхами провідної системи, і чи немає перешкод з їхньої пути.
З чого складається електрокардіограма
Якби серце мало однакову будову всіх своїх відділів, нервові імпульси проходили б за ними за один і той же час. Внаслідок цього на ЕКГ кожному електричному розряду відповідав би лише один зубець, який відбиває скорочення. Період між скороченнями (імпульсами) на ЕГК має вигляд рівної горизонтальної лінії, яку називають ізолінією.
Людське серце складається з правої та лівої половин, у яких виділяють верхній відділ – передсердя, та нижній – шлуночки. Оскільки вони мають різні розміри, товщину та розділені перегородками, збуджуючий імпульс з різною швидкістю проходить по них. Тому на ЕКГ записуються різні зубці, які відповідають певному відділу серця.

Що означають зубці
Послідовність поширення систолічного збудження серця така:
- Зародження електроімпульсних розрядів відбувається у синусовому вузлі. Оскільки він розташований близько до правого передсердя, саме цей відділ скорочується першим. З невеликою затримкою майже одночасно скорочується ліве передсердя. На ЕКГ такий момент відбивається зубцем Р, що його називають передсердним. Він звернений нагору.
- З передсердь розряд переходить на шлуночки через атріовентрикулярний (передсердно-шлуночковий) вузол (скупчення видозмінених нервових клітин міокарда). Вони мають хорошу електропровідність, тому затримки у вузлі в нормі не відбувається. Це відображається на ЕКГ у вигляді інтервалу РQ – горизонтальна лінія між відповідними зубцями.
- Порушення шлуночків. Цей відділ серця має найтовстіший міокард, тому електрична хвиля проходить через них довше, ніж через передсердя. В результаті на ЕКГ з'являється найвищий зубець - R (шлуночковий), звернений нагору. Йому може передувати невеликий зубець Q, вершина якого звернена у протилежному напрямку.
- Після завершення систоли шлуночків міокард починає розслаблятися та відновлювати енергетичні потенціали. На ЕКГ це виглядає як зубець S (навернений вниз) – повна відсутність збудливості. Після нього йде невеликий зубець Т, звернений нагору, якому передує коротка горизонтальна лінія - сегмент S-T. Вони говорять, що міокард повністю відновився і готовий здійснювати чергове скорочення.

Оскільки кожен електрод, прикріплений до кінцівок і грудної клітини (відведення), відповідає певному відділу серця, одні й самі зубці по-різному виглядають у різних відведеннях – в одних вони більше виражені, а в інших менше.
Як розшифрувати кардіограму
Послідовна ЕКГ розшифровка як у дорослих, так і у дітей має на увазі вимір розмірів, протяжності зубців та інтервалів, оцінку їх форми та спрямованості. Ваші дії з розшифровкою мають бути такими:
- Розгорніть папір із записаною ЕКГ. Вона може бути або вузькою (близько 10 см), або широкою (близько 20 см). Ви побачите кілька зубчастих ліній, що йдуть горизонтально, паралельно один до одного. Через невеликий проміжок, у якому немає зубців, після переривання запису (1-2 см) лінія з кількома комплексами зубців знову починається. Кожен такий графік відображає відведення, тому перед ним стоїть позначення, яке саме це відведення (наприклад, I, II, III, AVL, V1 тощо).
- В одному зі стандартних відведень (I, II або III), в якому найвищий зубець R (зазвичай це друге), виміряйте відстань між трьома зубцями R (інтервал RR) і визначте середню величину показника (розділіть кількість міліметрів на 2). Це необхідно для підрахунку частоти серцевих скорочень за одну хвилину. Пам'ятайте, що таке та інші виміри можна виконати лінійкою з міліметровою шкалою або підраховувати відстань по стрічці ЕКГ. Кожна велика клітина папері відповідає 5 мм, а кожна точка чи маленька клітинка всередині неї – 1мм.
- Оцініть проміжки між зубцями R: однакові вони чи різні. Це необхідно для того, щоб визначити регулярність серцевого ритму.
- Послідовно оцініть та вимірюйте кожен зубець та інтервал на ЕКГ. Визначте їхню відповідність нормальним показникам (таблиця, наведена нижче).

Важливо пам'ятати! Завжди звертайте увагу на швидкість протяжності стрічки – 25 або 50 мм за секунду.Це важливо для підрахунку частоти скорочень серця (ЧСС). Сучасні апарати вказують ЧСС на стрічці і підрахунок проводити не потрібно.
Як підрахувати частоту скорочень серця
Існує кілька способів підрахунку кількості серцебиття за хвилину:
- Зазвичай ЕКГ записується швидкості 50 мм/сек. У такому разі підрахувати ЧСС (частоту серцевих скорочень) можна за такими формулами:
ЧСС=60/((R-R (в мм)*0,02))
При записі кардіограми на швидкості 25мм/сек:
ЧСС=60/((R-R (ммм)*0,04)
- Підрахувати частоту серцебиття на кардіограмі можна також за такими формулами:
- При записі 50 мм/сек: ЧСС = 600/усереднений показник кількості великих клітин між зубцями R.
- При записі 25 мм/сек: ЧСС = 300/усереднений показник кількості великих клітин між зубцями R.

Як виглядає ЕКГ у нормі та при патології
Як має виглядати нормальна ЕКГ та комплекси зубців, які відхилення бувають найчастіше і про що вони свідчать, описано в таблиці.
Важливо пам'ятати!
- Одна маленька клітина (1 мм) на ЕКГ-плівці відповідає 0,02 секунд при записі 50 мм/сек і 0,04 секунд при записі 25 мм/сек (наприклад 5 клітин – 5 мм – одна велика клітина відповідає 1 секунді).
- Відведення AVR для оцінки не використовується. У нормі є дзеркальним відображенням стандартних відведень.
- Перше відведення (I) дублює AVL, а третє (III) дублює AVF, тому вони виглядають на ЕКГ майже ідентично.

| Параметри ЕКГ | Показники норми | Як розшифрувати відхилення від норми на кардіограмі і про що вони свідчать |
|---|---|---|
| Відстань R–R–R | Усі проміжки між зубцями R однакові | Різні проміжки можуть говорити про миготливу аритмію, серцеву блокаду. |
| Частота скорочень серця | В діапазоні від 60 до 90 уд/хв | Тахікардія – коли ЧСС більше 90/хв. Брадикардія – показник менше 60/хв. |
| Зубець Р (скорочення передсердь) | Обернений вгору за типом дуги, висотою близько 2 мм, передує кожному зубцю R. Може бути відсутнім в III, V1 і AVL | Високий (більше 3 мм), широкий (більше 5 мм), у вигляді двох половинок (двогір'я) – потовщення міокарда передсердь |
| Взагалі відсутня у відведеннях I, II, FVF, V2 – V6 – ритм виходить не із синусового вузла | ||
| Кілька дрібних зубців у вигляді “пилки” між зубцями R – мерехтіння передсердь | ||
| Інтервал Р-Q | Горизонтальна лінія між зубцями Р та Q 0,1–0,2 секунди | Якщо він подовжений (більше 1 см при записі 50 мм/сек) – серця |
| Укорочення (менше 3 мм) – | ||
| Комплекс QRS | Тривалість близько 0,1 с (5 мм), після кожного комплексу йде зубець Т і є проміжок горизонтальної лінії | Розширення шлуночкового комплексу говорить про гіпертрофію міокарда шлуночків, блокаду ніжок пучка Гіса |
| Якщо між високими комплексами, зверненими вгору, немає проміжків (йдуть безперервно), це говорить про або фібриляцію шлуночків | ||
| Має вигляд “прапорець” – інфаркт міокарда | ||
| Зубець Q | Обернений вниз, глибиною менше ¼ R, може бути відсутнім | Глибокий і широкий зубець Q у стандартних або грудних відведеннях говорить про гострий або перенесений інфаркт міокарда |
| Зубець R | Найвищий, звернений вгору (близько 10-15 мм), гострий, є у всіх відведеннях | Може мати різну висоту у різних відведеннях, але якщо він більше 15–20 мм у відведеннях I, AVL, V5, V6, це може говорити про . Зазубрений на вершині R у вигляді літери М говорить про блокаду ніжок пучка Гіса. |
| Зубець S | Є у всіх відведеннях, звернений вниз, гострий, може мати різну глибину: 2–5 мм у стандартних відведеннях | У нормі у грудних відведеннях його глибина може бути стільки ж міліметрів як і висота R, але не повинна перевищувати 20 мм, а у відведеннях V2–V4 глибина S така сама, як висота R. Глибокий або зазубрений S III, AVF, V1, V2 – гіпертрофія лівого шлуночка. |
| Сегмент S-T | Відповідає горизонтальній лінії між зубцями S та T | Відхилення електрокардіографічної лінії вгору або вниз від горизонтальної площини більш ніж на 2 мм говорить про ішемічну хворобу, стенокардії або інфаркт міокарда |
| Зубець Т | Звернений вгору у вигляді дуги висотою менше ½ R, V1 може мати таку ж висоту, але не повинен бути вище | Високий, гострокінцевий, двогорбий Т у стандартних та грудних відведеннях говорить про ішемічну хворобу та перевантаження серця. |
| Зубець Т, що зливається з інтервалом S-T і зубцем R у вигляді дугоподібного прапорця говорить про гострий період інфаркту |


Ще дещо важливе
Описані у таблиці показники ЕКГ гаразд і за патології – лише спрощений варіант расшифровки. Повноцінну оцінку результатів і правильний висновок може зробити лише фахівець (кардіолог), який знає розширену схему і всі тонкощі методу. Особливо це є актуальним, коли потрібно розшифрувати ЕКГ у дітей. Загальні принципи та елементи кардіограми такі самі, як і у дорослих. Але для дітей різного віку передбачені різні норми. Тому професійну оцінку у спірних та сумнівних випадках можуть зробити лише дитячі кардіологи.
ЕКГ (електрокардіографія, або просто кардіограма) є основним методом дослідження серцевої діяльності. Метод настільки простий, зручний, і водночас інформативний, що до нього вдаються повсюдно. До того ж, ЕКГ абсолютно безпечна, і до неї немає протипоказань.
Тому її використовують не лише діагностики серцево-судинних захворювань, а й як профілактику при планових медичних оглядах, перед спортивними змаганнями. Крім цього, ЕКГ реєструють для визначення придатності до деяких професій, пов'язаних з важкими фізичними навантаженнями.
Наше серце скорочується під дією імпульсів, які проходять за системою серця. Кожен імпульс є електричним струмом. Цей струм зароджується на місці генерації імпульсу в синсусовом вузлі, і далі йде передсердя і шлуночки. Під дією імпульсу відбувається скорочення (систола) та розслаблення (діастола) передсердь та шлуночків.
Причому систоли та діастоли виникають у суворій послідовності – спочатку у передсердях (у правому передсерді трохи раніше), а потім у шлуночках. Тільки так забезпечується нормальна гемодинаміка (кровообіг) із повноцінним постачанням кров'ю органів та тканин.
Електричні струми у провідній системі серця створюють навколо себе електричне та магнітне поле. Однією з характеристик цього поля є електричний потенціал. При ненормальних скороченнях та неадекватній гемодинаміці величина потенціалів відрізнятиметься від потенціалів, властивих серцевим скороченням здорового серця. У будь-якому випадку, як у нормі, так і при патології електричні потенціали дуже малі.
Але тканини мають електропровідність, і тому електричне поле працюючого серця поширюється по всьому організму, а потенціали можна фіксувати на поверхні тіла. Все, що для цього потрібно – це високочутливий апарат, з датчиками або електродами. Якщо за допомогою цього апарата, що називається електрокардіографом, реєструвати електричні потенціали, що відповідають імпульсам провідної системи, то можна судити про роботу серця та діагностувати порушення його роботи.
Ця ідея лягла основою відповідної концепції, розробленої голландським фізіологом Ейнтховеном. Наприкінці ХІХ ст. цей вчений сформулював основні засади ЕКГ та створив перший кардіограф. У спрощеному вигляді електрокардіограф являє собою електроди, гальванометр, систему посилення, перемикачі відведень, та реєструючий пристрій. Електричні потенціали сприймаються електродами, які накладаються різні ділянки тіла. Вибір відведення здійснюється за допомогою перемикача апарата.
Оскільки електричні потенціали мізерно малі, вони спочатку посилюються, а потім подаються на гальванометр, а звідти, у свою чергу, на реєструючий пристрій. Цей пристрій є чорнильним самописцем і паперовою стрічкою. Вже на початку XX ст. Ейнтховен вперше застосував ЕКГ у діагностичних цілях, за що і був удостоєний Нобелівської премії.
ЕКГ Трикутник Ейнтховена
Згідно з теорією Ейнтховена серце людини, розташоване в грудній клітці зі зміщенням вліво, знаходиться в центрі своєрідного трикутника. Вершини цього трикутника, який так і називають трикутником Ейнтховена, утворені трьома кінцівками – правою рукою, лівою рукою та лівою ногою. Ейнтховен запропонував реєструвати різницю потенціалів між електродами, що накладаються на кінцівки.
Різниця потенціалів визначається трьох відведеннях, які називають стандартними, і позначають римськими цифрами. Ці відведення є сторонами трикутника Ейнтховена. При цьому залежно від відведення, в якому відбувається запис ЕКГ, один і той же електрод може бути активним, позитивним (+) або негативним (-):
- Ліва рука (+) – права рука (-)
- Права рука (-) – ліва нога (+)
- Ліва рука (-) – ліва нога (+)
Мал. 1. Трикутник Ейнтховена.
Дещо пізніше було запропоновано реєструвати посилені однополюсні відведення від кінцівок – вершин трикутника Ейтховена. Ці посилені відведення позначають англійськими абревіатурами aV (augmented voltage – посилений потенціал).
aVL (left) – ліва рука;
aVR (right) – права рука;
aVF (foot) – ліва нога.
У посилених однополюсних відведеннях визначається різниця потенціалів між кінцівкою, на яку накладається активний електрод, та середнім потенціалом двох інших кінцівок.
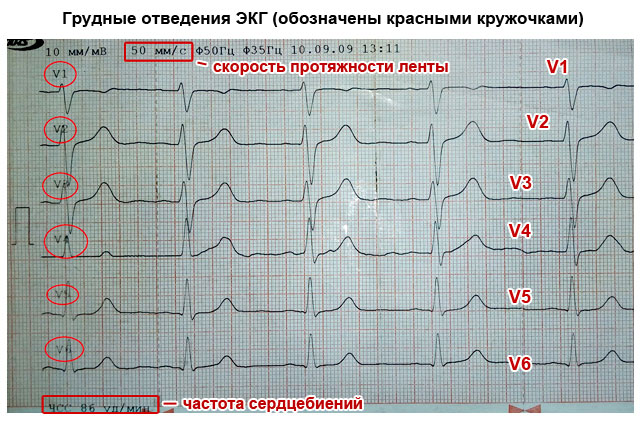
У середині XX ст. ЕКГ була доповнена Вільсоном, який крім стандартних та однополюсних відведень запропонував реєструвати електричну активність серця з однополюсних грудних відведень. Ці відведення позначають буквою V. При дослідженні ЕКГ користуються шістьма однополюсними відведеннями, розташованими на передній поверхні грудної клітини.
Оскільки серцева патологія, як правило, випадків торкається лівого шлуночка серця, більшість грудних відведень V розташовуються в лівій половині грудної клітини.

Мал. 2.
V 1 - четверте межреберье у правого краю грудини;
V 2 - четверте міжребер'я біля лівого краю грудини;
V 3 - середина між V 1 і V 2;
V 4 - п'яте міжребер'я по середньоключичній лінії;
V 5 - по горизонталі по передній пахвовій лінії на рівні V 4;
V 6 - по горизонталі по середній пахвовій лінії на рівні V 4 .
Ці 12 відведень (3 стандартні + 3 однополюсні від кінцівок + 6 грудних) є обов'язковими. Їх реєструють та оцінюють у всіх випадках проведення ЕКГ з діагностичною або з профілактичною метою.
Крім цього, існує ряд додаткових відведень. Їх реєструють рідко і за певними показаннями, наприклад, коли потрібно уточнити локалізацію інфаркту міокарда, діагностувати гіпертрофію правого шлуночка, передсердь тощо. До додаткових ЕКГ відведень відносять грудні:
V 7 - на рівні V 4 -V 6 по задній пахвовій лінії;
V 8 - на рівні V 4 -V 6 по лопатковій лінії;
V 9 - на рівні V 4 -V 6 за навколохребетною (паравертебральної) лінії.
У поодиноких випадках для діагностики змін верхніх відділів серця грудні електроди можуть розташовуватися на 1-2 межреберья вище, ніж зазвичай. При цьому позначають V 1 , V 2 де верхній індекс відображає, на яку кількість міжреберій вище розташовується електрод.
Іноді для діагностики змін у правих відділах серця грудні електроди накладають на праву половину грудної клітини в точках, які симетричні таким за стандартної методики реєстрації грудних відведень у лівій половині грудної клітини. У позначенні таких відведень використовують букву R , що означає right, правий - 3 R , 4 R .
Кардіологи іноді вдаються до двополюсних відведень, свого часу запропонованих німецьким ученим Небом. Принцип реєстрації відведень Неба приблизно такий самий, як і реєстрації стандартних відведень I, II, III. Але щоб утворився трикутник, електроди накладають не так на кінцівки, але в грудну клітину.
Електрод від правої руки руки встановлюють у другому межреберье у правого краю грудини, від лівої руки - по задній пахвовій лінії на рівні вертушки серця, а від лівої ноги - безпосередньо в точку проекції вертушки серця, що відповідає V 4 . Між цими точками реєструють три відведення, які позначають латинськими літерами D, A, I:
D (dorsalis) – заднє відведення, відповідає стандартному відведенню I, має схожість з V 7 ;
A (anterior) – переднє відведення, що відповідає стандартному відведенню II, має схожість з V 5 ;
I (inferior) – нижнє відведення, що відповідає стандартному відведенню III, має схожість з V 2 .
Для діагностики задньобазальних форм інфаркту реєструють відведення по Слопак, що позначаються буквою S. При реєстрації відведень по Слопак електрод, що накладається на ліву руку, встановлюють по лівій задній пахвової лінії на рівні верхівкового поштовху, а електрод від правої руки переміщають по черзі в чотири точки
S 1 – біля лівого краю грудини;
S 2 -по среднеключичной лінії;
S 3 - посередині між 2 і 4 ;
S 4 – по передній пахвовій лінії.
У поодиноких випадках для проведення ЕКГ діагностики вдаються до прекардіального картування, коли 35 електродів у 5 рядів по 7 у кожному розташовуються на лівій передньобоковій поверхні грудної клітки. Іноді електроди розташовують в епігастральній ділянці, просувають стравохід на відстані 30-50 см від різців, і навіть вводять у порожнину камер серця при його зондуванні через великі судини. Але всі ці специфічні методики реєстрації ЕКГ здійснюються лише у спеціалізованих центрах, що мають необхідне для цього обладнання та кваліфікованих лікарів.
Методика ЕКГ
У плановому порядку запис ЕКГ проводиться у спеціалізованому приміщенні, обладнаному електрокардіографом. У деяких сучасних кардіографах замість звичайного чорнильного самописця використовується механізм термодруку, який за допомогою тепла випалює криву кардіограми на папері. Але в цьому випадку для кардіограми потрібний особливий папір або термопапір. Для наочності та зручності підрахунку параметрів ЕКГ у кардіографах використовують міліметровий папір.
У кардіографах останніх модифікацій ЕКГ виводиться на екран монітора, за допомогою програмного забезпечення, що додається, розшифровується, і не тільки роздруковується на папері, а й зберігається на цифровому носії (диск, флешка). Незважаючи на всі ці вдосконалення, принцип улаштування кардіографа реєстрації ЕКГ практично не змінився з того часу, як його розробив Ейнтховен.
Більшість сучасних електрокардіографів є багатоканальними. На відміну від традиційних одноканальних приладів, вони реєструють не одне, а кілька відведень відразу. У 3-х канальних апаратах реєструються спочатку стандартні I, II, III, потім посилені однополюсні відведення від кінцівок aVL, aVR, aVF, а потім грудні - V1-3 і V4-6. У 6-канальних електрокардіографах спочатку реєструють стандартні та однополюсні відведення від кінцівок, а потім усі грудні відведення.
Приміщення, у якому здійснюється запис, має бути віддалено джерел електромагнітних полів, рентгенівського випромінювання. Тому кабінет ЕКГ не слід розміщувати в безпосередній близькості від рентгенологічного кабінету, приміщень, де проводяться фізіотерапевтичні процедури, а також електромоторів, силових щитів, кабелів тощо.
Спеціальної підготовки перед записом ЕКГ не проводиться. Бажано, щоб пацієнт був відпочилим і виспався. Попередні фізичні та психоемоційні навантаження можуть позначитися на результатах, і тому небажані. Іноді прийом їжі теж може позначитися на результатах. Тому ЕКГ реєструють натще, не раніше ніж через 2 години після їди.
Під час запису ЕКГ обстежуваний лежить на рівній жорсткій поверхні (на кушетці) у розслабленому стані. Місця для накладання електродів мають бути звільнені від одягу.
Тому потрібно роздягнутися до пояса, гомілки та стопи звільнити від одягу та взуття. Електроди накладаються на внутрішні поверхні нижніх третин гомілок і стоп (внутрішня поверхня променево-зап'ясткових і гомілковостопних суглобів). Ці електроди мають вигляд пластин і призначені для реєстрації стандартних відведень і однополюсних відведень з кінцівок. Ці електроди можуть виглядати як браслети або прищіпки.
При цьому кожній кінцівці відповідає свій власний електрод. Щоб уникнути помилок та плутанини, електроди або дроти, за допомогою яких вони підключаються до апарату, маркують кольором:
- До правої руки – червоний;
- До лівої руки – жовтий;
- До лівої ноги – зелений;
- До правої ноги – чорний.
Навіщо потрібний чорний електрод? Адже права нога не входить у трикутник Ейнтховена, і з неї не знімаються свідчення. Чорний електрод призначений для заземлення. Згідно з основними вимогами безпеки вся електроапаратура, в т.ч. та електрокардіографи, повинні бути заземлені.
Для цього кабінети ЕКГ постачаються заземлюючим контуром. А якщо ЕКГ записується в неспеціалізованому приміщенні, наприклад, вдома працівниками швидкої допомоги, заземлюють апарат на батарею центрального опалення або на водопровідну трубу. Для цього є спеціальний провід із фіксуючим затиском на кінці.
Електроди для реєстрації грудних відведень мають вигляд груші-присоски, та забезпечені дротом білого кольору. Якщо апарат одноканальний, присоска одна і її пересувають по необхідних точках на грудній клітці.
У багатоканальних приладах цих присосок шість, і їх також маркують кольором:
V 1 – червоний;
V 2 – жовтий;
V3 – зелений;
V 4 – коричневий;
V5 – чорний;
V 6 – фіолетовий чи синій.
Важливо, щоб усі електроди щільно прилягали до шкіри. Сама шкіра має бути чистою, позбавленою сально-жирових та потових виділень. А якщо ні, то якість електрокардіограми може погіршитися. Між шкірою та електродом виникають навідні струми, або просто наведення. Досить часто наведення виникає у чоловіків із густим волосяним покривом на грудній клітці та на кінцівках. Тому тут особливо ретельно потрібно стежити за тим, щоб контакт між шкірою та електродом не було порушено. Наведення різко погіршує якість електрокардіограми, на якій замість рівної лінії відображаються дрібні зубці.

Мал. 3. Навідні струми.
Тому місце накладання електродів рекомендують знежирити спиртом, змочують мильним розчином або струмопровідним гелем. Для електродів з кінцівок підійдуть марлеві серветки, змочені з фізрозчином. Однак слід враховувати, що фізрозчин швидко висихає і контакт може порушитися.
Перед тим, як проводити запис, необхідно перевірити калібрування приладу. Для цього на ньому є спеціальна кнопка т.зв. контрольний мілівольт. Ця величина відображає висоту зубця при різниці потенціалів 1 мілівольт (1 мV). В електрокардіографії прийнято значення контрольного мілівольта в 1 см. Це означає, що при різниці електричних потенціалів 1 мV висота (або глибина) ЕКГ зубця дорівнює 1 см.

Мал. 4. Кожному запису ЕКГ має передувати перевірка контрольного мілівольта.
Запис електрокардіограм здійснюється за швидкості руху стрічки від 10 до 100 мм/с. Щоправда, крайні значення використовуються дуже рідко. В основному записують кардіограму зі швидкістю 25 або 50 мм/с. Причому остання величина, 50 мм/с, є стандартною, і найчастіше використовуваною. Швидкість 25 мм/год застосовують там, де потрібно реєструвати найбільшу кількість скорочень серця. Адже чим менша швидкість руху стрічки, тим більше скорочень серця вона відображає в одиницю часу.
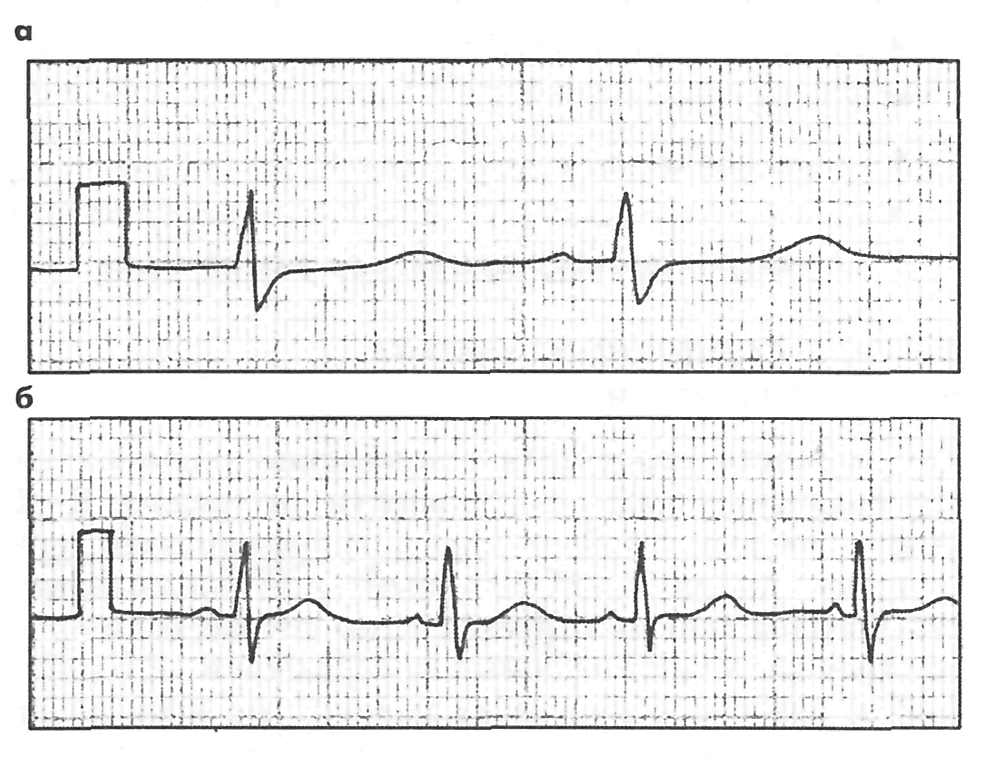
Мал. 5. Одна й та сама ЕКГ, записана зі швидкістю 50 мм/с і 25 мм/с.
Запис ЕКГ проводиться у разі спокійного дихання. При цьому обстежуваний не повинен розмовляти, чхати, кашляти, сміятися, робити різкі рухи. При реєстрації III стандартного відведення може знадобитися глибокий вдих із короткочасною затримкою дихання. Робиться це для того, щоб відрізнити функціональні зміни, які досить часто виявляються в цьому відведенні, від патологічних.
Ділянку кардіограми з зубцями, що відповідає систолі та діастолі серця, називають серцевим циклом. Зазвичай у кожному відведенні реєструють 4-5 серцевих циклів. Найчастіше цього достатньо. Однак при порушеннях серцевого ритму, підозрі на інфаркт міокарда може знадобитися запис до 8-10 циклів. Для переходу з одного відведення на інший медсестра користується спеціальним перемикачем.
Після закінчення запису обстежуваного звільняють від електродів, і стрічку підписують – на самому її початку вказують П.І.Б. та вік. Іноді для деталізації патології чи визначення фізичної витривалості ЕКГ проводять і натомість медикаментозних чи фізичних навантажень. Медикаментозні тести проводять із різними препаратами – атропіном, курантилом, калію хлоридом, бета-адреноблокаторами. Фізичні навантаження здійснюються на велотренажері (велоергометрія), з ходьбою на біговій доріжці або пішими прогулянками на певні відстані. Для повноти інформації ЕКГ реєструється до навантаження та після, а також безпосередньо під час велоергометрії.
Багато негативні зміни роботи серця, наприклад, порушення ритму, мають тимчасовий характер, і можуть не виявлятися під час запису ЕКГ навіть із великою кількістю відведень. У цих випадках проводять холтерівське моніторування – записують ЕКГ Холтером у безперервному режимі протягом доби. Портативний реєстратор, з електродами, кріплять до тіла пацієнта. Потім пацієнт прямує додому, де веде звичайний собі режим. Після закінчення доби реєструючий пристрій знімають і розшифровують наявні дані.
Нормальна ЕКГ виглядає приблизно так:
Мал. 6. Стрічка з ЕКГ
Усі відхилення в кардіограмі від серединної лінії (ізолінії) називають зубцями. Відхилені вгору від ізолінії зубці прийнято вважати позитивними, вниз негативними. Проміжок між зубцями називають сегментом, а зубець і відповідний сегмент – інтервалом. Перш ніж з'ясувати, що є той чи інший зубець, сегмент або інтервал, варто коротко зупинитися на принципі формування ЕКГ кривої.
У нормі серцевий імпульс зароджується у синоатріальному (синусовому) вузлі правого передсердя. Потім він поширюється передсердя – спочатку праве, потім ліве. Після цього імпульс прямує в передсердно-шлуночковий вузол (атріовентрикулярне або АВ-з'єднання), і далі пучком Гиса. Гілки пучка Гіса або ніжки (права, ліва передня та ліва задня) закінчуються волокнами Пуркіньє. З цих волокон імпульс поширюється безпосередньо на міокард, що призводить до його скорочення – систолі, яка змінюється розслабленням – діастолою.
Проходження імпульсу по нервовому волокну та подальше скорочення кардіоміоциту – складний електромеханічний процес, у ході якого змінюються значення електричних потенціалів з обох боків мембрани волокна. Різниця між цими потенціалами називають трансмембранним потенціалом (ТМП). Ця різниця обумовлена неоднаковою проникністю мембрани для іонів калію та натрію. Калію більше всередині клітини, натрію – поза нею. При проходженні імпульсу ця проникність змінюється. Так само змінюється співвідношення внутрішньоклітинного калію і натрію, і ТМП.
При проходженні збудливого імпульсу ТМП усередині клітини підвищується. При цьому ізолінію зміщується вгору, утворюючи висхідну частину зубця. Цей процес називають деполяризацією. Потім після проходження імпульсу ТМП намагається набути вихідного значення. Однак проникність мембрани для натрію та калію не відразу приходить у норму, і займає певний час.
Цей процес, що називається реполяризацією, на ЕКГ проявляється відхиленням ізолінії вниз та утворенням негативного зубця. Потім поляризація мембрани набуває вихідного значення (ТМП) спокою, і ЕКГ знову набуває характеру ізолінії. Це відповідає фазі діастоли серця. Примітно, що один і той самий зубець може виглядати як позитивно, так і негативно. Усе залежить від проекції, тобто. відведення, у якому він реєструється.
Компоненти ЕКГ
Зубці ЕКГ прийнято позначати латинськими великими літерами, починаючи з літери Р.

Мал. 7. Зубці, сегменти та інтервали ЕКГ.
Параметри зубців – напрямок (позитивний, негативний, двофазний), а також висота та ширина. Оскільки висота зубця відповідає зміні потенціалу, її вимірюють мV. Як уже говорилося, висота 1 см на стрічці відповідає відхилення потенціалу, що дорівнює 1 мV (контрольний мілівольт). Ширина зубця, сегмента чи інтервалу відповідає тривалості фази певного циклу. Це тимчасова величина, і її прийнято позначати над міліметрах, а мілісекундах (мс).
Під час руху стрічки зі швидкістю 50 мм/с кожен міліметр на папері відповідає 0,02 с, 5 мм – 0,1 мс, а 1 см – 0,2 мс. Все дуже просто: якщо 1 см або 10 мм (відстань) поділити на 50 мм/с (швидкість), ми отримаємо 0.2 мс (час).
Зубець Р. Відображає поширення збудження передсердям. У більшості відведень він позитивний, та його висота становить 0,25 мV, а ширина – 0,1 мс. Причому початкова частина зубця відповідає проходженню імпульсу правому шлуночку (оскільки він збуджується раніше), а кінцева – по лівому. Зубець Р може бути негативним або двофазним у відведеннях III, aVL, V 1 і V 2 .
Інтервал P-Q (абоP-R)– відстань від початку зубця P до початку наступного зубця – Q або R. Цей інтервал відповідає деполяризації передсердь та проходження імпульсу через АВ-з'єднання, і далі по пучку Гіса та його ніжкам. Розмір інтервалу залежить від частоти серцевих скорочень (ЧСС) – що більше, тим інтервал коротше. Нормальні величини перебувають у межах 0,12 – 0,2 мс. Широкий інтервал свідчить про уповільнення передсердно-шлуночкової провідності.
Комплекс QRS. Якщо P відображає роботу передсердь, то наступні зубці, Q, R, S і T відображають функцію шлуночків, і відповідають різним фазам деполяризації та реполяризації. Сукупність зубців QRS так і називають – шлуночковий комплекс QRS. У нормі його ширина має становити трохи більше 0,1 мс. Перевищення свідчить про порушення внутрішньошлуночкової провідності.
Зубець Q. Відповідає деполяризації міжшлуночкової перегородки. Цей зубець завжди негативний. У нормі ширина цього зубця не перевищує 0,3 мс, а його висота - не більше ¼ наступного за ним зубця R в тому ж відведенні. Виняток становить лише відведення aVR, де реєструється глибокий зубець Q. У решті відведень глибокий і розширений зубець Q (на медичному сленгу – кущі) може вказувати на серйозну патологію серця – на гострий інфаркт міокарда або рубці після перенесеного інфаркту. Хоча можливі інші причини – відхилення електричної осі при гіпертрофії камер серця, позиційні зміни, блокади ніжок пучка Гіса.
ЗубецьR . Відображає поширення збудження по міокарду обох шлуночків. Цей зубець позитивний і його висота не перевищує 20 мм у відведеннях від кінцівок, і 25 мм у грудних відведеннях. Висота зубця R неоднакова а різних відведеннях. У нормі у ІІ відведенні він найбільший. У рудних відведеннях V 1 і V 2 він невисокий (через його часто позначають буквою r), потім збільшується в V 3 і V 4 , в V 5 і V 6 знову знижується. За відсутності зубця R комплекс набуває вигляду QS, що може свідчити про трансмуральний або рубцевий інфаркт міокарда.
Зубець S. Відображає проходження імпульсу по нижній (базальній) частині шлуночків та міжшлуночковій перегородці. Це негативний зубець і його глибина варіює в широких межах, але не повинна перевищувати 25 мм. У деяких відведеннях зубець S може бути відсутнім.
Зубець Т. Кінцевий відділ ЕКГ комплексу, що відображає фазу швидкої реполяризації шлуночків. У більшості відведень цей зубець позитивний, але може бути і негативним V 1 , V 2 , aVF. Висота позитивних зубців безпосередньо залежить від висоти зубця R в цьому ж відведенні - чим вище R, тим вище Т. Причини негативного зубця Т різноманітні - дрібноосередковий інфаркт міокарда, дисгормональні порушення, попередній прийом їжі, зміни електролітного складу крові, і багато іншого. Ширина зубців Т зазвичай вбирається у 0,25 мс.
Сегмент S-T- Відстань від кінця шлуночкового комплексу QRS до початку зубця Т, що відповідає повному охопленню збудженням шлуночків. У нормі цей сегмент розташований на ізолінії або відхиляється від неї трохи – не більше 1-2 мм. Великі відхилення S-T свідчать про тяжку патологію – порушення кровопостачання (ішемії) міокарда, яка може перейти в інфаркт. Можливі й інші, менш серйозні причини – рання діастолічна деполяризація, суто функціональне та оборотне розлад переважно у молодих чоловіків до 40 років.
Інтервал Q-T- Відстань від початку зубця Q до зубця Т. Відповідає систолі шлуночків. Величина інтервалу залежить від ЧСС – що швидше б'ється серце, то інтервал коротший.
ЗубецьU . Непостійний позитивний зубець, який реєструється за зубцем Т через 0,02-0,04 з. Походження цього зубця остаточно не з'ясовано, і він немає діагностичного значення.
Розшифровка ЕКГ
Ритм серця . Залежно від джерела генерації імпульсів провідної системи розрізняють синусовий ритм, ритм з АВ-сполуки, та ідіовентрикулярний ритм. З цих трьох варіантів тільки синусовий ритм є нормальним, фізіологічним, а решта двох варіантів свідчить про серйозні порушення у провідній системі серця.
Відмінною рисою синусового ритму є наявність передсердних зубців Р – адже синусовий вузол розташований у правому передсерді. При ритмі з АВ з'єднання зубець Р буде нашаровуватись на комплекс QRS (при цьому він не видно, або слідувати за ним. При ідіовентрикулярному ритмі джерело водія ритму знаходиться в шлуночках. При цьому на ЕКГ реєструються розширені деформовані комплекси QRS.
ЧСС. Розраховується за величиною проміжків між зубцями R сусідніх комплексів. Кожен комплекс відповідає серцевому скороченню. Розрахувати ЧСС у своїй нескладно. Потрібно поділити 60 на проміжок R-R, виражений у секундах. Наприклад, проміжок R-R дорівнює 50 мм або 5 см. При швидкості руху стрічки 50 м/с він дорівнює 1 с. 60 ділимо на 1, і отримуємо 60 ударів серця на хвилину.
У нормі ЧСС знаходиться в межах 60-80 уд/хв. Перевищення цього показника свідчить про почастішання серцевих скорочень – про тахікардію, а зниження – про урідження, про брадикардію. При нормальному ритмі проміжки R-R на ЕКГ повинні бути однаковими або приблизно однаковими. Допускається невелика різниця значень R-R, але не більше 04 мс, тобто. 2 см. Така різниця характерна для дихальної аритмії. Це фізіологічне явище, яке нерідко спостерігається у молодих людей. При дихальній аритмії відзначається незначне урідження ЧСС на висоті вдиху.
Кут альфа. Цей кут відображає сумарну електричну вісь серця (ЕОС) – загальний напрямний вектор електричних потенціалів у кожному волокні системи серця, що проводить. У більшості випадків напрямки електричної та анатомічної осі серця збігаються. Кут альфа визначають за шестиосьовою системою координат по Бейлі, де як осі використовуються стандартні та однополюсні відведення від кінцівок.
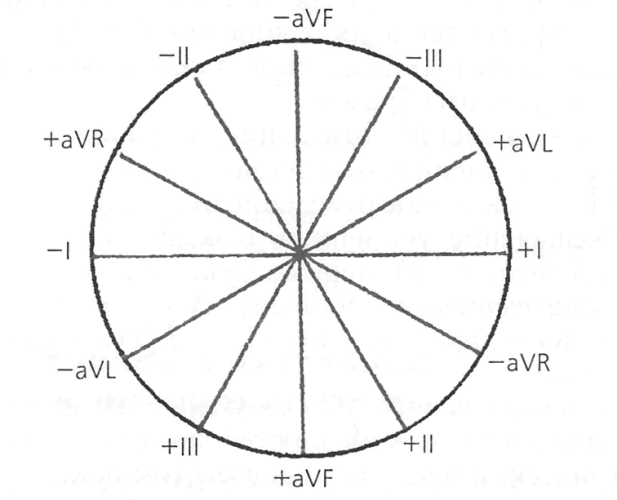
Мал. 8. Шестиосьова система координат по Бейлі.
Кут альфа визначається між віссю першого відведення та віссю, де реєструється найбільший зубець R. У нормі цей кут становить від 0 до 90 0 . У цьому нормальне становище ЕОС – від 30 0 до 69 0 , вертикальне – від 70 0 до 90 0 , а горизонтальне – від 0 до 29 0 . Кут 91 і більше свідчить про відхилення ЕОС вправо, а негативні значення цього кута про відхилення ЕОС вліво.
У більшості випадків для визначення ЕОС не використовують шестиосьову систему координат, а роблять це приблизно за величиною R у стандартних відведеннях. При нормальному положенні ЕОС висота R найбільша у відведенні II, і найменша в III.
За допомогою ЕКГ діагностують різні порушення ритму та провідності серця, гіпертрофію камер серця (в основному – лівого шлуночка) та багато іншого. ЕКГ грає ключову роль діагностиці інфаркту міокарда. По кардіограмі легко можна визначити давність і поширеність інфаркту. Про локалізації судять за відведеннями, у яких виявлено патологічні зміни:
I – передня стінка лівого шлуночка;
II, aVL, V 5 , V 6 – передньобічна, бічна стінки лівого шлуночка;
V 1 -V 3 - міжшлуночкова перегородка;
V 4 – верхівка серця;
III, aVF - задньодіафрагмальна стінка лівого шлуночка.
Також ЕКГ використовується для діагностики зупинки серця та оцінки ефективності реанімаційних заходів. При зупинці серця будь-яка електрична активність припиняється, і кардіограмі видно суцільна ізолінія. Якщо реанімаційні заходи (непрямий масаж серця, введення ліків) виявилися успішними, на ЕКГ знову відображаються зубці, що відповідають роботі передсердь та шлуночків.
А якщо пацієнт дивиться і посміхається, а на ЕКГ ізолінію можливі два варіанти – або помилки в техніці реєстрації ЕКГ, або несправності апарату. Реєстрацію ЕКГ проводить медсестра, інтерпретацію даних – кардіолог або лікар функціональної діагностики. Хоча орієнтуватися у питаннях ЕКГ діагностики зобов'язаний лікар будь-якої спеціальності.
Для визначення діагнозу однією з незамінних підмог лікаря є кардіограма. З її допомогою можна визначити такі важливі серцеві захворювання як інфаркт міокарда або аритмія. І в той же час вона недорого коштує і доступна всім, а метод її побудови ґрунтується на уважному вивченні біоелектричної активності серцевих м'язів. Зараз ми навчимо читати кардіограму будь-кого.
1.
Під час запису ЕКГ важливо уникати різноманітних перешкод та струмів наведення, мінівольт не повинен перевищувати десяти міліметрів.
2.
Серцевий ритм визначають за частотою скорочень серця та їх регулярності, визначають провідність та джерело збудження. Це визначається за порівнянню тривалості інтервалів R-R. Якщо ритм ЧСС правильний, це розраховується діленням 60 на посекундний інтервал R-R.

3.
Алгебраїчна вісь серця розраховується щодо суми амплітуд зубців QRS в будь-яких точках відведення від кінцівок.
4.
Уважно вивчіть передсердний рубець Р. Відміряйте по ізолінії від вершини зубця його амплітуду, вона повинна бути не більше двадцяти п'яти міліметрів. Відміряйте відстань від початку і до кінця, якщо людина здорова вона не перевищить 0,1 секунди.
5.
Інтервал РQ – показник швидкості подачі імпульсу від передсердя до шлуночків. Його інтервал має бути в проміжку межі 0.12 та 0.1 секунди. Ще потрібно проаналізувати шлуночковий комплекс QRS, відмірявши амплітуду комплексу та тривалість кожного його зубця.

6. Проаналізуйте зубець Т. Він відбиває фазу розслаблення серцевого м'яза. Потрібно визначити його полярність, амплітуду та форму. Коли людина здорова цей зубець буває позитивним і має таку ж полярність, як і зубець, що відповідає за шлуночковий комплекс. Його форма має бути порожньо-висхідною і мати круто-низхідне коліно.
МІНІСТЕРСТВО ОХОРОНИ ЗДОРОВ'Я РФ |
|||||||||||||||||||||||||||||||||||
НИЖЕМІСЬКИЙ ДЕРЖАВНИЙ |
|||||||||||||||||||||||||||||||||||
МЕДИЧНИЙ ІНСТИТУТ |
|||||||||||||||||||||||||||||||||||
А.В. СУВОРІВ |
|||||||||||||||||||||||||||||||||||
Видавництво НДМІ НИЖНИЙ НОВГОРОД, 1993
Київ – 1999
УДК 616.12–008.3–073.96
Суворов А. В. Клінічна електрокардіографія. - Нижній Новго-
рід. Вид-во НМІ, 1993. 124 с. Ілл.
Книга Суворова А. В. є гарним, повним посібником підручником для лікарів кардіологів, терапевтів та студентів старших курсів медичних інститутів з усіх розділів електрокардіографії. Детально описані особливості запису ЕКГ, нормальна ЕКГ у стандартних та однополюсних відведеннях, усі види атріовентрикулярних блокад, блокади ніжок пучка Гіса, особливості ЕКГ при гіпертрофіях, порушеннях провідності, аритміях, інфаркті міокарда, ІХС, тромбоемболіях, порушеннях.
Друкується за рішенням редакційно-видавничої ради НМІ
Науковий редактор професор С. С. БІЛОУСОВ
Рецензент професор О. О. ОБУХОВА
ISВN 5-7032-0029-6
© Суворов А. В., 1993
ПЕРЕДМОВА
Електрокардіографія відноситься до інформативних та найбільш поширених методів обстеження хворих із захворюванням серця. ЕКГ дає можливість також діагностувати захворювання та синдроми, що вимагають невідкладної кардіологічної допомоги, і насамперед інфаркт міокарда, пароксизмальні тахіаритмії, порушення провідності з синдромом Моргані-Едемса-Стокса та ін. Необхідність їх діагностики виникає в будь-який час доби, але, на жаль, ЕКГ представляє значні труднощі багатьох лікарів, і причиною тому слабке вивчення методу інституті, відсутність курсів по ЕКГ діагностиці при факультетах удосконалення лікарів. Дуже складно придбати літературу з клінічної електрокардіографії. Автор прагнув заповнити цю прогалину.
Посібник з електрокардіографії побудовано традиційно: спочатку коротко викладено електрофізіологічні основи електрокардіографії, докладно подано розділ нормальної ЕКГ у стандартних, однополюсних та грудних відведеннях, електричне положення серця. У розділі «ЕКГ при гіпертрофії міокарда» описані загальні ознаки та критерії гіпертрофії передсердь та шлуночків.
При описі порушень ритму та провідності представлені патогенетичні механізми розвитку синдромів, клінічні прояви та лікарська тактика.
Детально освітлені розділи з ЕКГ діагностики ІХС, особливо інфаркту міокарда, а також інфарктоподібних захворювань, що мають велике значення для практики.
За складними ЕКГ синдромами розроблено алгоритм діагностичного пошуку, який полегшує діагностику патології.
Книга призначена для лікарів, які бажають самостійно або за допомогою викладача в короткий термін вивчити теорію та практику цієї важливої галузі кардіології.

1. ТЕХНІКА ЗНЯТТЯ ЕЛЕКТРОКАРДІОГРАМИ
Електрокардіограма записується за допомогою електрокардіографів. Вони можуть бути одноканальними та багатоканальними. Усі електрокардіографи (рис. 1) складаються з вхідного пристрою (1), підсилювача біопотенціалів серця (2) та реєструючого пристрою (3).
Вхідний пристрій являє собою перемикач відведень з кабелями різного кольору, що відходять від нього.
Підсилювачі мають складну електронну схему, що дозволяє посилити біопотенціали серця в кілька сотень разів. Джерелом живлення підсилювача можуть бути акумулятори або мережа змінного струму. З метою безпеки при роботі з електрокардіографом і для запобігання перешкодам в обов'язковому порядку апарат заземлюють за допомогою дроту, один кінець якого прикріплюють до спеціальної клеми електрокардіографа, а інший – до спеціального контуру. За його відсутності в екстрених випадках можна використовувати для заземлення (як виняток) водопровідні труби центрального опалення.
Реєструючий пристрій переводить електричні коливання на механічні. Механічний пуховий запис здійснюється чорнилом або під копіювальний папір. Останнім часом широкого поширення набув тепловий запис.
Суть у тому, що нагріте електричним струмом перо розплавляє легкоплавкий шар стрічки, оголюючи чорну основу.
Для запису ЕКГ хворого укладають на кушетку. Для отримання гарного контакту під електроди підкладають марлеві серветки, змочені фізіологічним розчином. Електроди накладають на внутрішні поверхні нижньої третини верхніх та нижніх кінцівок, кабель червоного кольору підключається до правої руки, чорного кольору (заземлення пацієнта) – до правої ноги, жовтого кольору – до лівої руки та кабель зеленого кольору – до лівої нижньої кінцівки. Грудний електрод у вигляді груші з присоскою з'єднується з кабелем білого кольору та встановлюється у певні позиції на грудній клітці.
Запис ЕКГ починається з контрольного мілівольта, який повинен дорівнювати 10 мм.
У обов'язковому порядку записуються 12 відведенні – три стандартні, три однополюсні та шість грудних відведень, III, avF відведення бажано знімати у фазі вдиху. За свідченнями реєструються додаткові відведення.
У кожному відведенні слід записувати не менше 5 комплексів QRS, при аритміях один з відведень (II) записується на довгу стрічку. Стандартна швидкість запису становить 50 мм/сек, при аритміях скорочення витрати паперу використовується швидкість 25 мм/сек. Вольтаж комплексів QRS можна збільшувати та зменшувати в 2 рази залежно від завдання дослідження.
Заявка на ЕКГ дослідження пишеться на спеціальному бланку або в журналі, де вказується П.І.Б., стать, АТ, вік хворого, діагноз. Обов'язково слід повідомляти про проведену лікарську те-
рапії серцевими глікозидами, β-блокаторами. сечогінними, електролітами, протиаритмічними препаратами хінідинового ряду, раувольфії та ін.
2. ЕЛЕКТРОФІЗІОЛОГІЧНІ ОСНОВИ ЕЛЕКТРОКАРДІОГРАФІЇ
Серце - порожнистий м'язовий орган, розділений поздовжньою перегородкою на дві половини: ліву артеріальну та праву венозну. Поперечна перегородка ділить кожну половину серця на два відділи: передсердя та шлуночок. Серце виконує певні функції: автоматизму, збудливості, провідності та скоротливості.
Автоматизм - здатність провідної системи серця самостійно виробляти імпульси. Найбільшою мірою функцією
автоматизм має синусовий вузол (центр автоматизму першого порядку). У спокої у ньому виробляється 60-80 імпульсів на хвилину. При патології джерелом ритму може бути атріовентрикулярний вузол (центр автоматизму другого порядку), він виробляє 40-60 імпульсів за хвилину.
Функцією автоматизму має і провідна система шлуночків (ідіовентрикулярний ритм). Однак за хвилину виробляється всього 20–50 імпульсів (центр автоматизму третього порядку).
Збудливість – здатність серця відповідати скороченням на внутрішні та зовнішні подразники. У нормі збудження та скорочення серця виникають під впливом імпульсів із синусового вузла.
Імпульси можуть бути не тільки номотопні (з синусового вузла), але й гетеротопні (з інших ділянок системи серця, що проводить). Якщо серцевий м'яз перебуває у стані збудження, вона відповідає на інші імпульси (абсолютна чи відносна рефракторная фаза). Тому серцевий м'яз не може перебувати у стані тетанічного скорочення. При збудженні міокарда в ній виникає електрорушійна сила у вигляді векторних величин, яка записується у вигляді електрокардіограми.
Провідність. Виникнувши в синусовому вузлі, імпульс поширюється ортоградно міокардом передсердь, потім через атріовентрикулярний вузол, пучок Гіса, що проводить систему шлуночків. Внутрішньошлуночкова провідна система включає праву ніжку пучка Гіса, основний стовбур лівої ніжки пучка Гіса та дві його гілки, передню та задню, і закінчується волбкнами Пуркіньє, які передають імпульс на клітини скорочувального міокарда (рис.2).
Швидкість поширення хвилі збудження в передсердях дорівнює 1 м/сек, у провідній системі шлуночків 4 м/сек, атріовентрикулярному вузлі 0,15 м/сек. Ретроградна провідність імпульсу різко уповільнена, атріовентрикулярна затримка дає можливість скоротитися передсердям раніше від шлуночків. Найбільш ранимими ділянками провідної системи є: атріовентрикулярний вузол з АВ затримкою, права ніжка пучка Гіса, ліва передня гілка,
В результаті проведення імпульсу починається процес збудження (деполяризації) міокарда на початку міжшлуночкової перегородки, правого та лівого шлуночків. Порушення правого шлуночка може починатися раніше (0.02"") лівого. B надалі деполяризація захоплює міокард обох шлуночків, причому електрорушійна сила (сумарний вектор) лівого шлуночка більше, ніж право-

го. Процес деполяризації йде від верхівки до основи серця, від ендокарда до епікарда.
Процес відновлення (реполяризації) міокарда починається у епікарда та поширюється до ендокарда. При реполяризації виникає значно менша електрорушійна сила (ЕРС), ніж при деполяризації.
Процес деполяризації та реполяризації міокарда супроводжується біоелектричними явищами. Відомо, що білковоліпідна оболонка клітини має властивості напівпроникної мембрани. Через мембрану легко проникають іони К+ та не проникають фосфати, сульфати, білки. Оскільки ці іони заряджені негативно,

вони притягують позитивно заряджені іони К+. Концентрація іонів К+ усередині клітини у 30 разів вища, ніж у позаклітинній рідині. Все ж таки на внутрішній поверхні мембрани переважають негативні заряди. Іони Na+ розташовуються переважно на зовнішній поверхні мембрани, бо клітинна мембрана у спокої малопроникна Na+. Концентрація Na+ у позаклітинній рідині у 20 разів вища, ніж усередині клітини. Потенціал клітини у спокої дорівнює приклад-
та 70-90 мВ.
При деполяризації міокарда змінюється проникність клітинних мембран, іони натрію легко проникають у клітину та змінюють заряд внутрішньої поверхні мембрани. У зв'язку з тим, що Na+ іде у клітину, на зовнішній поверхні мембрани змінюється електричний заряд. Деполяризація змінює заряд зовнішньої та внутрішньої поверхонь клітинних мембран. Різниця потенціалів, що виникає при збудженні, називається потенціалом дії, він становить близько 120 мВ. У процесі реполяризації іони К+ виходять межі клітини і відновлюють потенціал спокою. Після закінчення реполяризації Na+ за допомогою натрієвих насосів видаляється з клітини у позаклітинний простір, іони К+ активно проникають усередину клітини через напівпроникну мембрану клітини (рис. 3).
Процес реполяризації протікає повільніше, ніж деполяризації, викликає меншу ЕРС, ніж процес збудження.
Реполяризація починається у субепікардіальних шарах і закінчується у субендокардіальних.
Процес деполяризації у м'язовому волокні протікає складніше, ніж у окремій клітині. Збуджена ділянка заряджається негативно по відношенню до ділянки, що знаходиться у спокої, утворюються диполі-заряди, рівні за величиною та протилежні у напрямку. Якщо диполь позитивним зарядом рухається у бік електрода, формується позитивно спрямований зубець, якщо від електро-

трода - негативно спрямований.
Серце людини включає багато м'язових волокон. Кожне збуджене волокно є диполь. Диполі рухаються у різних напрямках. Сума векторів м'язових волокон правого та лівого шлуночків записується у вигляді скалярної величини
– електрокардіограми.
У кожному з відведенні крива ЕКГ є сумою векторів правого і лівого шлуночків і передсердь (теорія біокардіограми).
3. НОРМАЛЬНА ЕКГ У СТАНДАРТНИХ ВІДПОВІДЯХ
У На початку XX століття Ейнтховеном було запропоновано стандартні відведення. Ейнтховен поставив тіло людини у вигляді рівностороннього трикутника. Перше стандартне відведення реєструє різницю потенціалів правої та лівої руки, друге – різницю потенціалів правої руки та лівої ноги, третє – різницю потенціалів лівої руки та лівої ноги. За законом Кірхгофа, друге відведення становить алгебраїчну суму першого та третього відведення. Цьому правилу підпорядковуються всі елементи електрокардіограми. Перше відведення відображає потенціали субепікардіальної поверхні лівого шлуночка, – третє – потенціали задньої стінки лівого шлуночка та субепікардіальної поверхні правого шлуночка.
Нормальна ЕКГ у стандартних відведеннях представлена рядом зубців та інтервалів, позначених латинськими літерами (рис. 4). Якщо амплітуда зубця більше 5 мм, він позначається великою літерою, якщо менше 5 мм, то малою літерою.
Зубець Р - цей передсердний комплекс складається з порожнистого коліна і симетрично розташованого низхідного коліна, які з'єднуються між собою закругленою верхівкою. Тривалість (ширина) зубця вбирається у 0,08–0,1 секунди (1 мм – 0,02""), висота Р становить 0,5–2,5 мм. Найбільша амплітуда Р у
другому стандартному відведенні. У нормі PII>PI>PIII. PI >0,l"" свідчить про гіпертрофію лівого передсердя, при РIII >2,5 мм можна говорити про гіпертрофію правого передсердя. Тривалість зубця Р вимірюється від початку висхідного до кінця низхідного коліна, амплітуда

Р - від основи зубця до його вершини.
Інтервал PQ (R) – від початку Р до початку g або R. Він відповідає часу проходження імпульсу по передсердям, через атріовентрикулярний вузол, по пучку Гіса, ніжкам пучка Гіса, волокнам Пуркіньє.
Тривалість інтервалу PQ в нормі коливається 0, 12" ÷ 0, 20" і залежить від частоти пульсу. Подовження інтервалу PQ спостерігається при порушенні атріовентрикулярної провідності, скорочення PQ пов'язане з симпатикоадреналовою реакцією, синдромом передчасного збудження шлуночків, передсердним або вузловим водієм ритму та ін.
Сегмент PQ розташовується від кінця Р до початку Q (R). Ставлення Р до сегменту PQ називається індексом Макруза, його норма 1,1-1,6. Збільшення індексу Макруза свідчить про гіпертрофію лівого передсердя.
Комплекс QRS – відбиває процес деполяризації шлуночків вимірюється у другому стандартному відведенні від початку Q до кінця S, тривалість у нормі становить 0,05–0,1”. Подовження QRS пов'язане з гіпертрофією міокарда або порушенням внутрішньошлуночкової провідності.
Зубець Q - пов'язаний із збудженням мсжшлуночкової перегородки (необов'язковий, з негативною амплітудою). Тривалість Q у першому та другому стандартних відведеннях до 0,03"", у третьому стандартному відведенні – до 0,04"". Амплітуда Q у нормі не більше 2 мм або не більше 25 % R. Розширення Q та збільшення його вказує на наявність осередкових змін у міокарді.
Зубець R – обумовлений деполяризацією шлуночків, має висхідне коліно, вершину, низхідне коліно. Час від Q (R) до перпендикуляра з вершини R вказує на наростання швидкості деполяризації шлуночків і називається часом внутрішнього відхилення для лівого шлуночка не більше 0,04"", правого – 0,035"". Зазубреність R


